Lääkäripäivät 2015 Helsingissä
7. - 9. 1.2015
Kuurosta kuulevaksi
Parin päivän aikana sain nautiskella taas Lääkäripäivien hienosta tunnelmasta. Oli mukava tavata kollegoita, osallistua hienosti järjestettyyn iltajuhlaan, tutustua lääkärien taiteilijaseuran näyttelyyn ja ennen kaikkea kuunnella upeita esityksiä mielenkiintoisista aiheista. Minä keskityin luonnollisesti kuuntelemaan sellaisia luentosarjoja, jotka koskettavat jollakin tavoin korvalääkäriä. ORL-yhdistys oli mukana järjestämässä ”Kuurosta kuulevaksi” luentosarjan. Koulutus oli suunnattu yleislääkäreille mutta kyllä se herätti erikoislääkärinkin pohtimaan etenkin ikääntyvien kuulon seulomiseen liittyviä asioita.
Kuulonparannus operatiivisin keinoin
Jussi-Pekka Jero kävi tehokkaasti läpi korvakirurgian laajaa kenttää. Esitys oli suunnattu yleislääkäreille.
Korvakirurgia oli alkuaan osa kirurgian laajempaa kenttää mutta vuosina 1850 – 1900 se erkaantui omaksi erikoisalakseen. 1960-luku oli korvakirurgian kiivainta kehityksen aikaa. Kirurgia kohdistui alkuun korvan tulehduksellisten sairauksien hoitamiseen mutta vähitellen on alettu kiinnittää entistä enemmän huomiota kuuloa parantaviin toimenpiteisiin. Nyt kiivainta kehitystä tapahtuu sisäkorvahoidoissa.
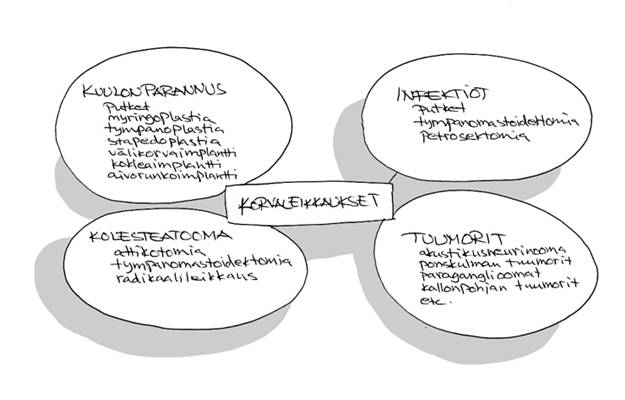
Korvaleikkausten kenttää voi kuvata tämän kaavion avulla:

Korvaleikkauksilla voidaan parantaa kuuloa ja hoitaa infektiota, kolesteatoomaa ja tuumoreita:
Tympanostomialla hoidetaan toistuvia akuutteja välikorvantulehduksia ja pitkittynyttä liimakorvatautia. Tympanostomiaputki parantaa kuuloa jos korvassa on eritettä. Tavallisimmin käytetään silikonista valmistettuja Donaldson-putkia tai hieman leveämpilaippaisia kulta/titaaniputkia. Ne pysyvät paikallaan pitempään kuin silikoniputket. Jos ilmastusputki ei tunnu poistuvan spontaanisti tärykalvosta kahden vuoden aikana, potilas kannattaa lähettää erikoislääkärin vastaanotolle. Yli kaksi vuotta paikallaan pysyvä putki lisää kroonisen tärykalvoperforaation ja kolesteatooman riskiä.
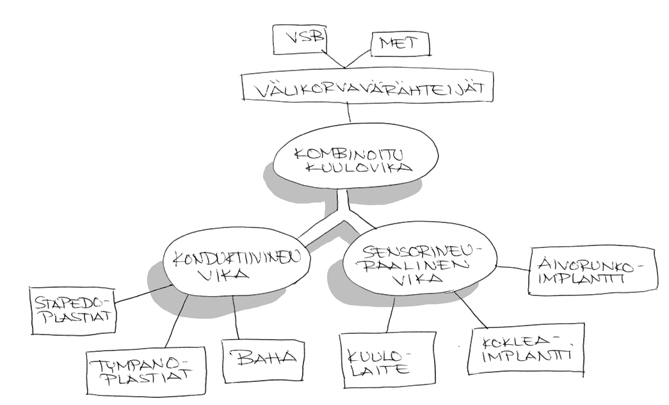
Kuulovian syy voi olla johtotyyppinen eli konduktiivinen, sensorineuraalinen tai kombinoitu. Näihin kuulovikoihin kohdistuvat leikkaukset voi lajitella näinkin:
Välikorvakirurgiaa tehdään usein paikallispuudutuksessa. Aina ei voi etukäteen tietää mikä konduktiivisen kuulovian perimmäinen syy on ennen kuin tärykalvo on käännetty syrjään ja välikorvan tilanne selvitetty leikkaustilanteessa. Kuuloluusyöpymän korjaamiseen voidaan käyttää oman kuuloluun jäänteistä valmistettua ja uuteen asentoon sijoitettua kolumellaa. Yhä enemmän käytetään titaniumista valmistettuja PORP- ja TORP-proteeseja. PORP-proteesi sijoitetaan jalustimen nupin ja tärykalvon väliin. TORP-proteesi sijoitetaan stapeksen levyn ja tärykalvon väliin silloin kun kuuloluuketju on käytännössä kokonaan tulehduksen tuhoama.
Otoskleroosileikkauksissa stapedoplastian ideana on asettaa mäntäproteesi inkuksen pitkästä haarakkeesta jalustimen levyyn tehtyyn aukkoon. Erityistilanteissa voidaan muitakin ratkaisuja käyttää.
BAHA (Bone anchored hearing aid) eli luuankkuroitu kuulokoje sopii konduktiivisen kuulovian hoitoon. Ideana on kiinnittää temporaaliluuhun korvan taakse implanttiruuvi. Tähän sitten istutetaan värähtelijäkuulokoje, joka johtaa äänen luuta pitkin suoraan sisäkorvan simpukkaan ohittaen välikorvan rakenteet. BAHAa käytetään esim. atresiakorvan hoidossa.
Välikorvaistutteita käytetään kombinoidun kuulovian hoidossa. Tutkimus- ja kehittelytyö on tällä alalla vilkasta. Kuulokojeratkaisuna välikorvavärähtelijä on kallis. Tavoitteena on saada aikaan kokonaan implantoitava laite.
Sisäkorvaistutteen (CI eli Cochlear Implant) ensimmäiset kokeilut tehtiin jo 1950-luvulla Ranskassa. Suomen ensimmäiset sisäkorvaistutteet asennettiin vuonna 1985 kun HYKS:ssa tehtiin kymmenen leikkauksen sarja. 1990-luvulta alkaen Suomessa on toiminut istuteprojekti ja nyt leikkauksia tehdään kaikissa yliopistollisissa keskussairaaloissamme. Laitteistoon kuuluvat niin ulkoiset kuin sisäiset osat. Elektrodi viedään nykyään sisäkorvaan usein pyöreän ikkunan kautta. Tämä mahdollistaa jäännöskuulon hyödyntämisen.

Implanttiin liittyvät sisäiset osat vasemmalla ja ulkoiset osat oikealla.
CI avaa kuurolle lapselle tai kuuroutuneelle aikuiselle tien äänimaailmaan. Leikkausta harkitaan kun kuulolaite ei toimi riittävänä kuulon apuna. Toimiva kuulohermo tarvitaan. Potilaan on oltava valmis sitoutumaan kuntoutukseen. Kuntoutus saattaa jatkua läpi elämän.
Sisäkorvaistutteen tulokset ovat hyvät. Myöhemmällä iällä kuuroutuneet tavoittavat keskimäärin 80 % puheenymmärryskyvyn ja puolet potilaista pystyy keskustelemaan puhelimessa. Syntymäkuuroista lapsista suurin osa ymmärtää puhetta ilman huulioluvun tukea. Suurin osa heistä voi käydä normaalia koulua ja kykenee keskustelemaan puhelimessa.
Aivorunkoimplanttia voidaan käyttää silloin kun kuulohermo on molemmin puolin menetetty. Lähinnä tämä tilanne voi liittyä Neurofibromatosis II:een. Aivorungon alueelle kiinnitettävässä elektrodiliuskassa on 21 platinaelektrodia.
Kun kuuloseula toimii – ajankohtaista sisäkorvaistutteesta
Antti Aarnisalon esitys keskittyi käsittelemään kuulon seulontaa. Sisäkorvaistutteita tarkasteltiin lähinnä vastasyntyneiden kuurojen lasten kuulon kuntoutuksen kannalta.
Suomessa kuuloa seulotaan todella monessa elämänvaiheessa. Kuuloseula tehdään vastasyntyneille, neuvolaikäisille ja koululaisille. Puolustusvoimat tutkivat kuulon palveluksen alkaessa ja päättyessä. Opiskelijoiden kuuloa tutkitaan ja työterveyshuolto seuraa työikäisten kuuloa. Seulomisen ulkopuolelle jää kuitenkin ikääntyneiden ja eläkeläisten iso joukko. Heillä ikähuonokuuloisuus on yleinen ongelma.
Vastasyntyneet
Vastasyntyneistä lähes jokainen käy läpi kuuloseulan. Vastasyntyneen katsotaan läpäisseen seulan jos yksikin korva sen läpäisee. Tutkimusmenetelmänä on joko OAE (otoakustiset emissiot) tai aABR (automaatti-aivorunkoaudiometria). OAE on tavallisimmin käytetty menetelmä vaivattomuutensa vuoksi. Sen herkkyys on 80 % ja tarkkuus 92 %. Tutkimus tehdään tavallisesti 3-4 vuorokauden iässä. Virhelähteitä on paljon ja kahden vuorokauden iässä tehtyä testiä ei läpäise 5 % lapsista. Viiden vuorokauden kohdalla uusitussa testissä tarkkuus on parempi. Jos lapsi ei läpäise seulaa, hänet lähetetään lisäselvityksiin erikoissairaanhoitoon.
Tutkimuksessa annetaan korvaan laajakaistainen ääni ja mitataan ulkokarvasolujen vastetta äänelle. OAE kertoo välikorvan ja sisäkorvan toiminnasta mutta se ei kerro mitään kuulohermosta tai keskushermostosta.
aABR tutkimuksessa korvaan annetaan 35 - 45 dB seulontatasolla äänipurske. Puuttuva vaste viittaa kuntoutusta vaativaan tilaan. aABR herkkyys on 90 % ja tarkkuus 93 %. Tehohoidossa olleille vastasyntyneille tehdään aABR.
Vastasyntyneistä 1-3 / 1000 on keskivaikeasti tai vaikeasti kuulovammainen. Tavallisimmin kyseessä on sensorineuraalinen vika. Joskus kuulovika liittyy rakennepoikkeavuuksiin. Tehohoito on vastasyntyneen sisäkorvavian riskitekijä. Arviolta puolet vastasyntyneiden kuuloviasta selittyy perinnöllisillä tekijöillä. Ei-syndromisista kuulovioista puolessa arvioidaan taustalla olevan connexin 26 koodaavan geenin mutaatio.
Tavoitteena on löytää ja diagnosoida heidät kuuden kuukauden ikään mennessä niin, että heille voidaan asentaa sisäkorvaimplantti 9-12 kuukauden iässä. Kuuloradan kehittymisen vuoksi varhainen implantointi parantaa hoitotuloksia. Kielen kehittymiseen tarvitaan kuulo ainakin toisessa korvassa. Myös silloin kun kielenä on viittomakieli, harjoitus on aloitettava varhaisella iällä. Kuuloseula ei havaitse toispuoleista kuulovikaa tai kuuroutta. Se ei myöskään tunnista progredioivia kuulovikoja joita tuntuu liittyvän erityisesti sytomegalovirusinfektioihin. Harvinainen ilmiö on auditiivinen neuropatia. Siinä saadaan normaalit emissiovasteet mutta ABR:ssa ei ole kynnystä mitattavissa.
Ongelman yleisyydestä tai harvinaisuudesta kertoo se, että HUS alueella syntyy vuosittain 18 500 lasta. Lasten kuulokeskukseen tulee lähetteitä 130 – 150 /v. Noin kahdellekymmenelle aloitetaan kuulokojekuntoutus. Sisäkorvaistute asennetaan kahdelle tai kolmelle lapselle vuosittain. Nyt sisäkorvaistute asennetaan kumpaankin korvaan.
Neuvolaseulonta
Neuvolaseulonnasta on THL:n ohjeistus. Vaikka lapsi on läpäissyt synnytyslaitoksen kuuloseulan, neuvolaseulonta on tärkeä. Neuvolassa etsitään erityisesti progredioivia kuulovikoja. Käytännöissä on eroja eri paikkakunnilla. Vanhempien epäily lapsen kuulon alentumasta antaa aina aiheen lisätutkimuksiin. Lapsen suuntakuulo kehittyy 6 – 9 kuukauden ikään mennessä. Myöhemmin myös puheen kehittymisen seuranta on tärkeää.
Seulonta-audiometria tehdään viiden vuoden iässä. Se auttaa löytämään toispuoleiset kuuloviat ja levät ja keskivaikeat kuuloviat.
Koululaiset ja opiskelijat
STM on antanut asetuksen neuvolatoiminnasta sekä koulu ja opiskelija terveydenhuollosta. Lähetekäytännöissä tuntuu olevan vaihtelua. Jos kahdessa peräkkäisessä seulonta-audiometrin taajuudessa on kuulonlaskua, sen pitäisi johtaa lähetteeseen erikoissairaanhoitoon.
Puolustusvoimat
Puolustusvoimissa seulotaan joka vuosi noin 24 000 varusmiestä. Käytössä on 20 dB seula. Yksikin poikkeama johtaa tarkempiin kynnysarvojen mittaamisiin.
Työikäiset
Lähtökohtana on se, että työ ei saisi aiheuttaa meluvammaa. Työperäisten meluvammojen määrässä ei ole kuitenkaan tapahtunut muutosta.
Työterveyshuollon audiometrialöydöksiä arvioidaan kuuloluokan mukaan. Sairaaloille tämä käytäntö on vieras ja voi olla, että kuuloluokka-luokitus ei oikein vastaa tämän päivän tarpeisiin.
Työelämässä meluympäristössä tehdään määräaikaistarkastukset alkuun vuoden välein ja sitten kolmen vuoden välein. Jos seulottava ei läpäise yhdellä tai useammalla taajuudella seulaa, tehdään tarkempi kynnysmääritys.
Ikäihmiset
Pitäisikö iäkkäille järjestää kuuloseula? Ikähuonokuuloisuus (ARHI “ age related hearing impairment”) on kansantauti. Kuuloliitto on esittänyt, että 55-vuotiaille tehtäisiin kuulon seulontaa. Yhtenä kuuloseulonnan puolesta puhuvana argumenttina on se, että ARHI:n ja dementian välillä on todettu yhteys. Lievä 25 dB kuulonlasku kaksinkertaistaa dementian riskin. Keskivaikea kuulonlasku kolminkertaistaa ja vaikea kuulonlasku viisinkertaistaa dementian riskin. Emme tiedä auttaako kuulokoje dementian ehkäisyssä. Ongelmana kuitenkin on se, että oikein hyvää seulontamenetelmää ei ole. Älypuhelimille on tarjolla ladattavaksi kännykkäseuloja mutta emme oikein tiedä kuinka hyvin ne toimivat. Ne eivät pysty selvittelemään binauraalikuuloa. Tällä hetkellä ARHI:n seulontaa ei pidetä ajankohtaisena.
STM julkaisussa ”Seulonnat Suomessa 2014” seulonnan kriteereinä esitetään:
1 .Seulottavan taudin merkitys on suuri sekä yksilön että yhteiskunnan kannalta. (WHO1)
2 .Tauti voidaan havaita seulonnalla varhaisemmassa vaiheessa kuin se muuten ilmenisi. (WHO4)
3 .Taudin luonnollinen kulku tunnetaan hyvin. (WHO7)
4 .Taudille on olemassa tarkoituksenmukaisen seulontamenetelmä (WHO5), jonka osalta tunnetaan
soveltuvuus seulontaan (T11a), herkkyys ja spesifisyys (T11b) seulontatuloksen ennustearvo eli
väärien positiivisten ja negatiivisten testitulosten merkitys (T11c).
5 .Väestö hyväksyy sekä seulontaan että taudin varmistamiseen käytetyn menetelmän. (WHO6)
6 .Ennen seulonnan aloitusta on tehty arvio (T12) seulonnan leimaavasta vaikutuksesta (T12b) ja
seulonnan psykologisesta ja eettisestä merkityksestä seulottavan kannalta (T12a) väärän positiivisen ja väärän negatiivisen seulontalöydöksen merkityksestä.
7 .Linjaukset siitä, keitä hoidetaan potilaina, ovat selkeät. (WHO8)
8 .Tautiin on vaikuttava, hyväksytty hoito. (WHO2)
9 .Taudin varmistamiseen tarvittavat tutkimukset ja hoitomahdollisuudet ovat saatavilla. (WHO3)
10.Seulonnan organisaatio on selvitetty yksityiskohtaisesti (T14), erityisesti seulonnan kansallinen ja
alueellinen taso (T14a), laadunohjaus ja tulosten rekisteröinti (T14b,c), seulontaesite ja väestölle
tiedottaminen (T14e), potilaiden kulku organisaatiossa (triage) (T14d), henkilökunnan koulutus
(T14f) ja testituloksista tiedottaminen ja neuvonta. (T14g).
11.Seulonnan aiheuttamat tutkimus- ja hoitokustannukset on kuvattu. (WHO9)
12.Seulonnan vaikuttavuus on arvioitu. (T13)
13.Seulonta on jatkuvaa. (WHO10)
14.Seulonnan kokonaiskustannukset ovat kohtuulliset muihin terveydenhuoltopalveluihin verrattuna.
(WHO9) Autti-Rämö ym 2006
Kuulijan kommenttina jäin kyllä edelleen kysymään miksi ikääntyvien kuulon seulontaa ei kyettäisi järjestämään. Kykenemme huomattavasti vaikeampiinkin seulontatutkimuksiin (esim. rintasyövän seulonta). Tässä asiassa Suomi voisi profiloitua tien näyttäjänä ja vanhusneuvolatyön pioneerimaana. Ymmärrän, että seulontajärjestelmä aiheuttaa kustannuksia. Erityisesti kustannuksia lisää se, että seulonta toisi aikaisempaa isomman joukon kuulon kojekuntoutuksen piiriin. Vastapainona se voisi parantaa vanhusten elämän laatua ja auttaa syrjäytymisen ehkäisyssä. Onkohan lopulta sittenkin tässäkin asiassa kyse rahasta? Ehkäpä riittävää tahtotilaakaan ei ole?
Väestö ikääntyy – lisääkö kuulokoje terveyttä?
Jaakko Salonen kertoi kuinka Suomen väestö on ikääntymässä. Yli 65-vuotiaiden määrä lisääntyy 50 % seuraavan nykyiseen verrattuna kahdenkymmenen vuoden kuluessa. Silloin heitä on 1½ miljoonaa.
Ikähuonokuuloisuus johtuu sisäkorvan aistinsolujen ja hermosolujen häviämisestä. Tähän vaikuttavat perinnölliset tekijät, elintapa-asiat (ravitsemus, tupakka) ja muut sairaudet (esim. DM). Ikääntyvien ihmisten kuuloon vaikuttavat myös aikaisempi melualtistus, ototoksiset tekijät ja tavalliset korvasairaudet.
Kuulovika yleistyy iän myötä. 70 – 75-vuotiaista 25 %:lla on kuulovika. 80 – 85-vuotiaista yli 50 %:lla on kuulovika. Kaikilla ihmisillä kuulo heikkenee iän myötä. Edessä on isoja haasteita kun ajattelemme kuulonkuntoutusta kahdenkymmenen vuoden päästä. Kuulokojeen toimintaiäksi voi arvioida nelisen vuotta. Väestökehitys tietäen parinkymmenen vuoden kuluttua tarvitaan joka vuosi 100 000 kojesovitusta! Nykyisellä toimintatavalla haasteesta ei selvitä.
Nykyaikainen kuulokoje säädetään täsmällisesti kuulokäyrän mukaan. Niiden vahvistus sopeutuu ääniympäristön mukaan ja kompressiolla voidaan vähentää kovien äänten aiheuttamaa haittaa. Kojeissa on usein sopeutuva suuntamikrofonitoiminto joka myös auttaa ympäristön hälyn merkityksen vähentämisessä.
Aina kuulokoje ei tunnu antavan sitä hyötyä mitä odotetaan. Suurimman ongelman aiheuttaa se, että aistinsoluvaurio heikentää taajuuserottelua. Ulompien kuulosolujen vaurio vaikeuttaa selvän saamista ja pelkkä kuulokojeen vahvistus ei tätä korjaa. Auditiivisessa prosessoinnissakin saattaa olla häiriötä. Ikääntyvällä ihmisellä aivokuorella tapahtuva puheen tunnistus heikkenee. Tämä yleinen ilmiö liittyy ikääntymiseen. Se ei ole riippuvainen kuulotasosta.
Kiireettömän hoidon perusteissa kuulokojekuntoutuksessa (sivu 165) suositellaan pyrkimystä binauraaliseen kuulokuntoutukseen. Tämä tarkoittaa kuulokojetta kumpaankin korvaan. Binauraalinen vahvistus on 3 dB eli äänenpaine kaksinkertaistuu. Kummassakin korvassa oleva kuulokoje auttaa myös siihen, että aina on ainakin toinen korva puhujan puolella ja myös sitä, että aina on toinen korva poispäin taustamelusta.
Ikähuonokuuloisuus etenee hitaasti ja se koskee erityisesti korkeita ääniä. Tämä johtaa tunkkaiseen äänimaailmaan, johon ihminen vähitellen tottuu. Ilmiö vastaa harmaakaihin kellertävään värimaailmaan tottumista. Kun potilas saa kuulokojeen, uudelleen kuuluville tuleva häly ja kilahdukset voivat tuntua epämiellyttäviltä. Tässä tilanteessa kojeeseen totuttautuminen säännöllisellä käytöllä on tärkeää. Tottuminen vaatii viikkoja.
Tuoko kuulokoje elämänlaatua? Kuulokoje parantaa kommunikaatiota ja se parantaa mielialaa. Kuulokoje vähentää syrjäytymistä. Se myös vähentää dementikon käytöshäiriöitä. Kuulokoje ei kuitenkaan palauta nuoruutta. Kuulovikaan liittyviä rajoituksia on hyväksyttävä ja kuntoutujan pitää haluta sopeutua. Kuulokoje tarjoaa merkittävän hyödyn toimintakyvylle!
Keskustelussa pohdiskeltiin mm:
Ikähuonokuuloisuuden on katsottu ennakoivan keskushermoston degeneraatiota, kognitiivisia häiriöitä ja dementiaa. JAMA Neurology lehdessä on julkaistu Johns Hopkins sairaalassa tehty asiaa selvittelevä tutkimus vuonna 2011. Vastaus siihen, voiko kuulokojeella vaikuttaa hidastavasti kognitiivisten kykyjen heikkenemiseen, on tutkimustyön alla.
Kuulokojeeseen liittyy jonkinlainen stigma. Se koetaan vanhuuden tai vajaakykyisyyden symboliksi. Miksi silmälaseja käyttäviä pidetään viisaan näköisinä mutta kuulokojetta käyttävää epäillään tyhmäksi? Monelle potilaalle nykyaikainen pieni ja huomaamaton koje on iloinen yllätys.
Ikääntyvien ihmisten Suomessa tulevaisuuden haaste kuulon kuntoutuksessa on valtava. Ongelmasta ei selvitä nykyisillä toimintatavoilla. Monet sairaanhoitopiirit ja sairaalat ovat ulkoistaneet kuulokojesovituksia yksityisille ostopalvelua tarjoaville yrityksille. Kuulokojebisneksessä liikkuu paljon rahaa. Kuulokojekuntoutuksen hinta on tällä hetkellä 100 – 150 € vuodessa. Sairaanhoitopiirit ovat kilpailuttaneet kuulokojesovitukset. Yksityisesti hankittuna laitteen hinta on huomattavasti korkeampi.

Borrelioosin sudenkuoppia
Infektiotautien tutkimusyhdistys järjesti vauhdikkaan ja mielenkiintoisen luentosarjan borrelioosista. Puheenjohtajan tehtäviä hoiti tyylikkäästi Harri Saxén. Luentosarjan tarkoituksena oli opettaa tunnistamaan borrelioosin moninaiset oirekuvat, opettaa hyödyntämään borreliaserologian tuloksia ja opettaa perustelemaan potilaalle hoidon tarpeellisuus tai tarpeettomuus.
Milloin epäillä borrelioosia?
Mari Kanerva tarjoili napakan peruspaketin borrelioosista. Tautia esiintyy maassamme eniten etelärannikolla ja Etelä-Pohjanmaan rannikolla. Myös Pohjois-Karjala nousee esiin tartunta-alueena. Borreliabakteerin reservuaarina luonnossa toimivat pienet jyrsijät, linnut ja valkohäntäpeura. Vektorina toimii Ixodes-suvun puutiaiset. Ne ovat yleisiä Saaristomeren, Etelä- ja Keski-Suomen alueella. Puutiaisia tavataan nykyään lähes Oulun korkeudelle asti. Tartuntapaikkoja ovat ruohikot, heinikot, matalat pensaikot ja lehtometsien aluskasvillisuus. Suomessa todetaan 1700 tapausta vuosittain. Elo – marraskuun aika on sesonkia mutta tartunnan voi saada aikaisemminkin keväällä.
Oireettomalta ihmiseltä ei pitäisi tutkia borreliavasta-aineita. Ahvenanmaalla seroprevalenssi on n. 20 % (6 – 40 % ikäryhmästä riippuen). Yksittäistä vasta-ainelöydöstä ei voi tulkita ilman kliinistä tietoa.
S-Borr-ab:n IgM vasta-aineet nousevat kuukaudessa ja häviävät 6 kuukauden kuluttua. IgG vasta-aineet nousevat hitaammin, 4-6 viikon aikana. Laboratorio tarvitsee punkki- ja oireanamneesin. Tärkeää tietoa on, milloin oli purema. Missä se tapahtui? Oliko punkki veritäyteinen? Tapahtuiko purema Suomessa, Euroopassa vai USA:ssa?
Lisätutkimuksia voidaan tarvittaessa tehdä.
Ahvenanmaalla punkkien borreliakantajuus on 26 %. Pohjolan punkkeihin liittyy erityisesti neuroborrelioosin riski. Niveloireet eivät ole yleisiä. Alle 24 tuntia paikallaan ollut punkki ei yleensä tartuta. Yksittäisen punkin pureman riski tartuntaan on 2 – 6 %. Jos hoitaisimme punkinpuremat antibiootilla, olisi NNT 50.
Eryteema migrans ilmenee 50 – 75 %:ssa tartunnan saaneilla. Hoidoksi riittää amoksisilliini tai doksisykliini 2 – 3 viikon kuurina. Eryteema migransissa vasta-aineita ei tarvitse tutkia. Hoidon voi aloittaa kliinisen kuvan perusteella. Periaatteessa puolet hoidetuista pysyy hoidon jälkeen seronegatiivisina.
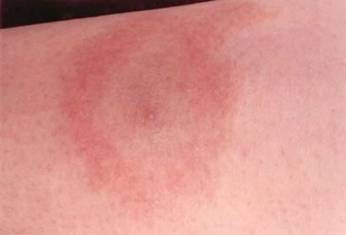
Disseminoituneen borrelioosin diagnoosi perustuu kronologiseen oireanamneesiin ja löydöksiin, vasta-ainetutkimuksiin ja muiden sairauksien poissulkuun. Borrelioosi voi myös parantua spontaanisti.
Varhainen disseminaatio tapahtuu kolmen kuukauden sisällä puremasta. Tyypillisiä oireita ovat väsymys, perifeerinen pareesi (esim. kasvohermo), johon usein liittyy iholla esiintyvät polttavat kivut tai tuntopuutos. Päänsärky on tavallinen oire. Keskushermosto-oireita on harvemmin. Huimausta tai kognition häiriötä voi esiintyä. Enkefaliitin oireet (pikkuaivoataksia, myoklonus, apraxia jne.) liittyvät yleensä myöhäisvaiheeseen. Akuutti halvausoireisto voi liittyä vaskuliittiin.
Varhaiseen disseminaatioon liittyy sydänoireita alle 10 %:ssa. Useimmiten korvalehdessä esiintyvä lymfosytooma on harvinainen.
Neuroborrelioosin selvittelyyn liittyy:
· Likvorin lymfosytäärinen pleosytoosi (Li-leuk kymmeniä – satoja) ja kohonnut proteiinipitoisuus.
· Seerumin vasta-aineet
· Likvorin ja seerumin vasta-ainesuhteesta laskettu intratekaalisen tuotannon indeksi >1
· Kun oireiden alusta on < 6 viikkoa, myös Li-BorrNhO
· Li-CXCL13 kuvaa tulehduksellista aktiviteettia
Myöhäinen disseminaatio voi seurata varhaisen disseminaation jälkeisen oireettoman jakson jälkeen. Oireet eivät vaihda paikkaa samalla tavoin kuin varhaisessa disseminaatiossa. Tyypillistä on progressiivinen enkefaliitti/enkefalomyeliitti. Siihen voi liittyä kognition häiriöt, tetraspastinen syndrooma, spastis-ataktiset liikehäiriöt jne. Perifeerisen hermoston myöhäisen disseminaation oireena on polyneuropatia. Raajoissa voi esiintyä acrodermatitis chronica atrophicans (ACA). Niveloireena voi esiintyä isojen nivelten oligo/monoartriitti. Artriitti alkaa tavallisesti 6 kk tartunnan jälkeen ja sille on tyypillistä hydrops ja polvinivel on tavallisimmin affisioitunut nivel. CRP-arvo on useimmiten normaali. USA:ssa artriitti on yleisin disseminoituneen borrelioosin muoto. Myosiitti on harvinainen löydös.
Potilas on syytä lähettää erikoissairaanhoitoon kun epäillään disseminoitunutta borrelioosia. Neuroborrelioosiepäilyt selvitellään usein osastolla (likvornäyte) ja niveloireiset polikliinisesti. Disseminoituneen taudin hoito ei ole oikein vakiintunut.
Tässä HUS:n tämän hetkisiä hoitoperiaatteita:
|
Tautimuoto
|
Antibiootti
|
Kesto
|
Huomioitavaa
|
|
Erythema migrans |
Amoksisilliini 500-750-100mg x 3-4 |
2 viikkoa |
-1000mg annos jos paino on yli 70 kg. Gravidalle neljästi vuorokaudessa |
|
Lymfosytooma |
Doksisykliini 100-150mgx2 Allergisille: Kefuroksiimiaksetiili Atsitromysiini |
2 viikkoa |
-150 mg annos jos paino on yli 70 kg |
|
Varhainen disseminaatio, yleisoireet* |
Doksisykliini 100mgx2 *artalgia, myalgia, päänsärky, lämpöily |
3-4 viikkoa |
4 viikon hoitoa puoltaa oireiden pitkä kesto |
|
Kasvohermonhalvaus, meningoradikuliitti, sydän, silmäoire |
Doksisykliini 100 mgx2 tai keftriaksoni 2gx1 |
4 viikkoa 3 viikkoa |
|
|
Enkefaliitti, vaskuliitti, ACA |
Keftriaksoni 2gx1 |
3 viikkoa |
|
|
Artriitti |
Doksisykliini 2gx1 |
4 viikkoa |
Jos oireet jatkuvat voidaan lääkitys toistaa tai antaa keftriaksonihoito |
Miten tulkita laboratoriovastauksia?
Sakari Jokiranta oli huolissaan siitä, että punkinpuremaa saatetaan hoitaa turhaan ja toisaalta borrelipotilasta ei ehkä hoideta silloin kun pitäisi.
Jos punkki puree, se pitää poistaa. Ihoa on syytä tarkkailla kahden viikon ajan pureman jälkeen. Yli viiden senttimetrin iholeesio on erythema migrans ja se vaatii hoitoa.
Erythema migransin hoitotulosta ei pidä kontrolloida laboratoriotutkimuksilla. Onnistuneenkin hoidon jälkeen vasta-aineet voivat kahden viikon jälkeen vielä olla menossa ylöspäin. Toisaalta ne voivat jäädä negatiivisiksikin.
Oireettomalta ihmiseltä ei pidä ottaa näytteitä. 4-6 viikon jälkeen saatu negatiivinen löydös sulkee pois borrelioosin.
Niveloireisella potilaalla matala IgM vasta-ainelöydös ei liity punkkitautiin. Reilusti koholla oleva IgG sopii diagnoosiin. Diagnoosi ei ole useinkaan varma yhden näytteen perusteella. Seurantanäytteitä ei pidä ottaa selvästä tapauksesta. Vasta-ainetason laskua ei aina onnistuneenkaan hoidon jälkeen nähdä.
Neurologisten oireiden borreliadiagnostiikassa tuoreesta infektiosta kertoo IgG muutos negatiivisesta positiiviseksi. Vasta-aineet kuitenkin kehittyvät hitaasti. IgM vasta-ainetesti voi olla positiivinen ilman borrelia-altistusta. Ahvenanmaalla IgM vasta-aineita ei tutkita lainkaan. Kun epäillään keskushermostoinfektiota, tarvitaan myös Li-BorrAb.
Miten vakuutan potilaalle, että hänellä ei ole borrelioosia?
Jarmo Oksin esityksen aihe oli erikoinen. Ehkäpä Dr. Google ja Dr. Some aiheuttavat hankalaa lähtöasetelmaa vastaanotolle ja tämä on aiheenvalintaan vaikuttanut. Sosiaalisen median välittämien väärinkäsitysten purkaminen voi olla työlästä.
Borrelioosidiagnostiikkaan liittyy sudenkuoppia.
Joskus hoidetaan silloin kun ei pitäisi hoitaa:
· Punkinpuremia ei pidä hoitaa antibiooteilla. Potilaan graviditeetti tosin antaa aiheen miettiä asiaa toistamiseen.
· Oireettomasta potilaasta ei pidä ottaa näytettä. Terveilläkin voi esiintyä vasta-ainepitoisuutta. Turunmaalla vasta-aineita on 5 %:lla ja Ahvenanmaalla 20 – 25 %:lla.
· Antibiooteilla ei pidä hoitaa pelkkään IgM-positiivisuuteen nojaten. On viisaampaa luottaa negatiiviseen IgG löydökseen ja tuoreessa oireilussa ottaa seurantanäyte.
· Hoidon jälkeen ei pidä ottaa uusintanäytteitä. Vasta-ainetason hidas muutos saattaa silloin aiheuttaa kiusauksen turhaan uuteen antibioottikuuriin.
· Lymfosyyttistimulaatiotesti ei ole luotettava. Tätä testiä kutsutaan ”Saksan testiksi”. Suomessa se ei ole käytössä ja siksi jotkut etsivät Saksasta testiä tekeviä laboratorioita. Siihen liittyy paljon vääriä positiivisia löydöksiä ja se on omiaan aiheuttamaan turhia lääkehoitoja ja huolta.
· Hoidon jälkeen saattaa esiintyä kroonista oireilua. Antibioottihoidon uusinta ei ole järkevää eikä yleensä auta. Oireiden jatkuminen kuukausien ajan voi liittyä immunologisiin reaktioihin. Suositeltua pidemmät hoitoajat eivät paranna hoitotuloksia.
Joskus ei hoideta silloin kun pitäisi:
· Jos potilaalla on selkeä erythema migrans (yli 5 cm punoitus viikon kuluttua puremasta), on syytä aloittaa hoito. Puutiaisen pistos voi jäädä huomaamatta. EM voi olla homogeeninen punotuskin ja vasta-aineet negatiiviset EM-vaiheessa. Kannattaa muistaa, että levinnyt tauti voi tulla ilman erythema migransia (tai EM voi jäädä huomaamatta). Borreliatauti voi manifestoitua mihin vuodenaikaan tahansa vuoden sisällä puutiaisen pistosta.
· Jos potilaalla on ollut vuoden sisällä EM mutta se on parantunut, hoito on aiheellinen.
· Jos IgG on yksittäisnäytteessä korkea tai nousee seurannassa, hoida oireinen potilas ellei ole jo hoidettu.
· Jos potilaalla on keskushermosto-oireita, ota likvornäyte.
· Klassiset krooniset oireet ovat ACA, artriitti johon liittyy hydrops ja progressiivinen neurologinen oireilu. Bannwarthin oireyhtymällä tarkoitetaan polyradikuliittia jasen yhteydessä esiintyvää facialkispareesia.
· Borreliapotilas pystyy usein kertomaan päivän tai viikon tarkkuudella sen, milloin hän sairastui. Hän osaa kertoa kuinka oireet ovat muuttuneet. Hän ei käytä internetin keskustelupalstoilla esiintyvää terminologiaa (esim. brain fog)
Vasta-ainenegatiivisuus kahden kuukauden jälkeen varmistaa sen, että oireiden taustalla ei ole borrelioosi.
Vasta-aineet eivät anna suojaa uudelle sairastumiselle. Käytössä ei ole borreliaan tepsivää rokotetta vaikka sellaisia pyritäänkin kehittämään.
Onko potilaan suuhun katsomista?
Duodecim ja hammaslääkäreiden Apollonia järjestivät yhdessä luentosarjan. Minulla on tunne, että lääkärit voisivat katsoa ihmisten suuhun tarkkaillen muutakin kuin nielua. Suun limakalvojen, hampaiston ja kiinnityskudosten tilanne ovat tärkeä tekijä potilaan hyvinvoinnin ja terveyden kannalta. Joskus hammasperäinen infektio voi aiheuttaa akuutin ja henkeä uhkaavan tilanteen. Yhteistyötä hammaslääkärien ja lääkärien välillä pitäisi lisätä. Ehkäpä uudet isot terveys- ja sosiaalikeskukset madaltavat raja-aitoja myös hammasklinikkojen ja yleislääkärin poliklinikkojen välillä?
Akuutit hampaiden ja suun ongelmat lääkärin vastaanotolla
Johanna Snäll kävi esityksessään läpi päivystysluontoisia ja kiireellisiä hammas- ja suusairauksia:
Hammas- ja leukamurtumat. Näistä on aikaisemmin puhuttu ORL-yhdistyksen syyskokouksessa 2008.
Hammasperäiset infektiot pyrkivät leviämään pienimmän vastuksen suuntaan. Posken suuntaan levinnyt infektio ei ole yhtä vaarallinen kuin suunpohjan turvotus joka voi ahtauttaa hengitystietä ja vaikeuttaa intubaatiota. Hammasinfektio voi tulla yhtälailla nuorelle kuin vanhalle. Se voi tulla ennestään terveelle ihmiselle. Jos potilaalle on kehittynyt abskessi ja märkäkeräytymä, pelkkä antibioottihoito ei riitä. Abskessi pitää avata. Hammasperäisessä infektiossa olennaisen tärkeää on fokuksen poistaminen. Antibioottihoitona voidaan käyttää amoksisilliinia, v-penisilliiniä tai kefalosporiineja mutta niihin on keskeisen tärkeää kombinoida metronidatsoli. Suomessa noin 200 potilasta joutuu vuosittain hammasinfektion vuoksi sairaalahoitoon ja kuolemantapauksia on 5 – 10 /vuosi.
Hampaanpoiston jälkeen esiintyvää verenvuotoa voi rauhoittaa kylmäkompressiolla ja leukojen väliin puristetulla harsotupolla. Joskus on edullista poistaa hyytymäkakku ja kostuttaa komprimoiva harsotuppo traneksaamihapolla. Vuotoalueen kompressiossa voi auttaa 3-0 tai 4-0 resorboituvalla langalla tehtävä suturaatio. Vuotopotilaan laboratoriotutkimukset voivat olla hankalassa tilanteessa aiheelliset. Hampaan poistossa INR-tason on oltava <2,8.
Suomessa tavataan vuosittain 200 – 220 uutta suusyöpätapausta. (5 % näistä on yli 50-vuotiailla. 90 % saa alkunsa pintaepiteelistä. Tärkeimpiä riskitekijöitä ovat tupakka, alkoholin käyttö, premalignit limakalvosairaudet (Lichen, HPV) ja sädehoidon jälkitila.
Usein syöpä ilmenee yli kaksi viikkoa kestäneenä suun limakalvon haavaumana tai proteesin istuvuuden huononemisena.
Leukaluksaatiossa ongelmana on nivelnastan luiskahtaminen spina sfenopalatinan ylitse eteen. Leukaluksaatio vaikeuttaa suun sulkemista. Repositio onnistuu useimmiten poliklinikalla mutta joskus tarvitaan sedaatiota tai jopa yleisanestesiaa.
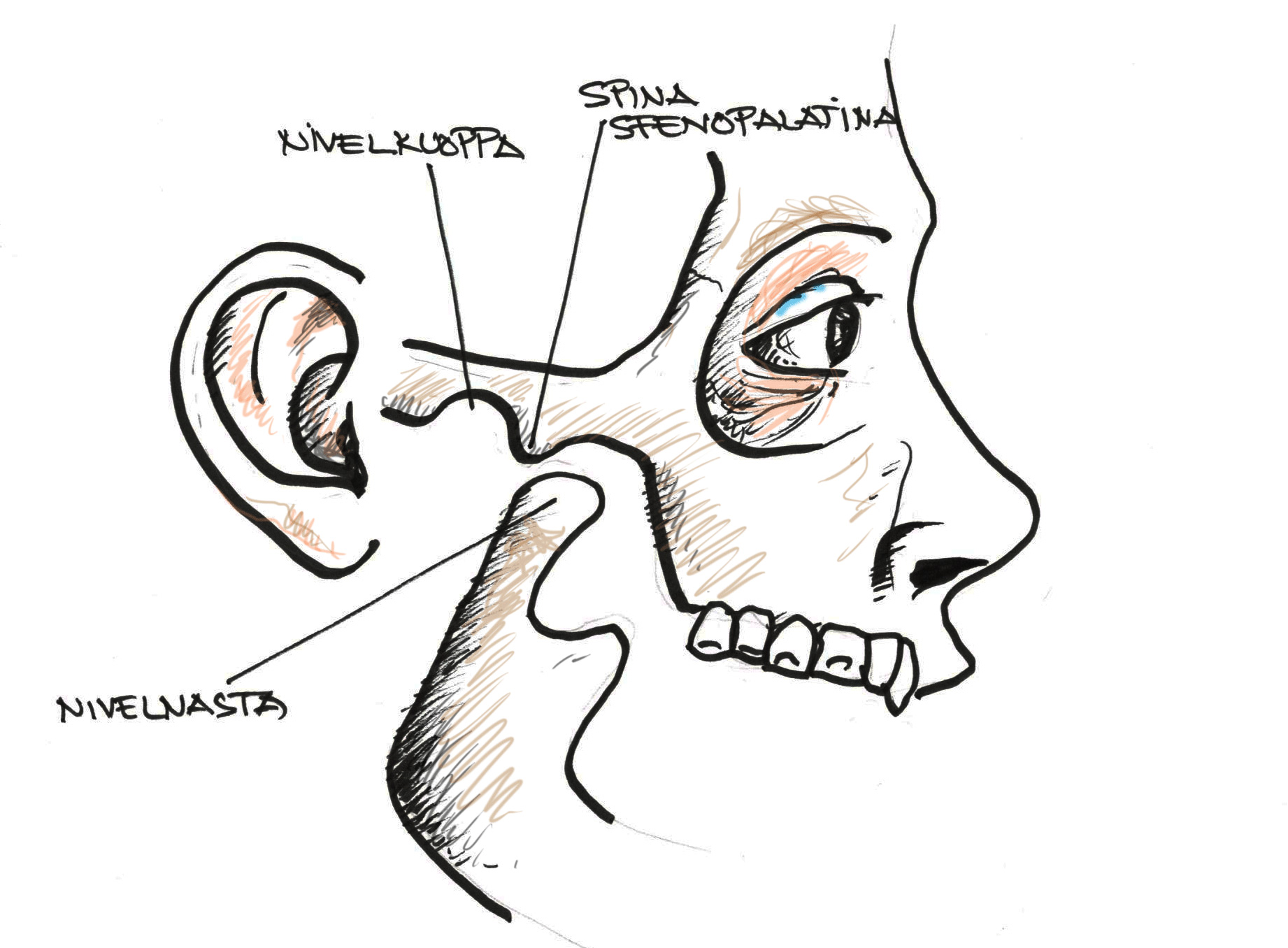
Puremalihas- ja leukanivelperäinen kipu pään alueella
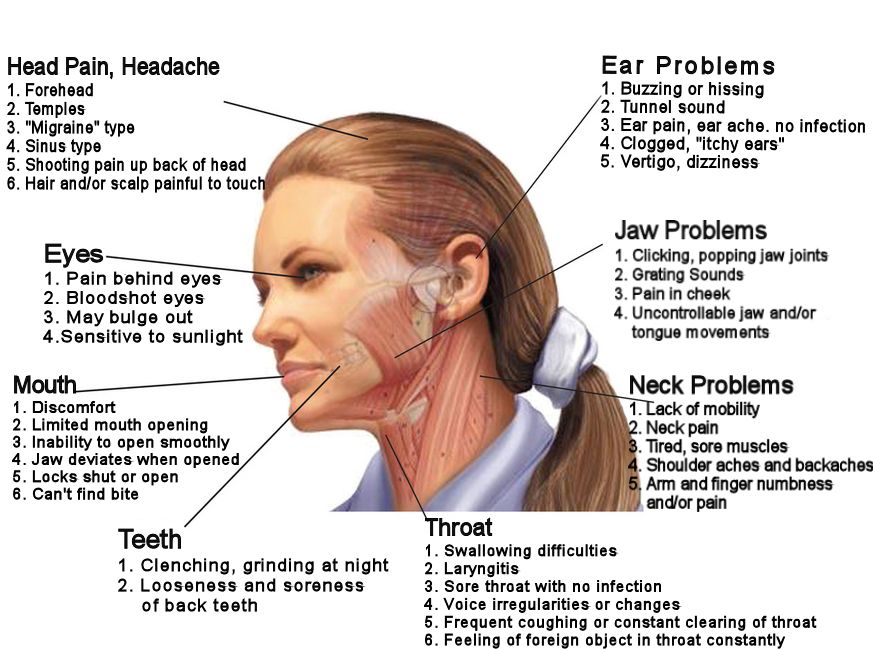
Ritva Näpänkangas muistutti, että ihminen on kokonaisuus. TMD (temporomandibular disorders) on yleisnimitys kuvaamaan kiputilaa tai toimintahäiriötä. Samaan oireyhtymään liittyy usein ongelmia hartioiden tai niskan alueella. Leukanivelen äänet voivat olla napsahduksia tai rahinaa. Kipu voi olla peräisin lihaksista tai itse nivelestä. Oireiluun voi liittyä suun liikkeiden rajoitus. Joskus oireena on kasvokipu, päänsärky tai korvakipu.
Potilaan informointi on tärkeää. TMD-oireiden esiintyvyys on yleistä (25 – 50 %). Kliinisiä löydöksiä on vielä useammin. TMD on tavallisin pään alueen kiputila hammassäryn jälkeen. Oireilu on yleisintä 35 – 50 vuoden iässä ja oireita on naisilla enemmän kuin miehillä. Vain pieni osa (7 - 9 %) tarvitsee hoitoa.
Paikallisina etiologisina tekijöinä ovat purennan häiriöt, traumat ja bruksismi. Trauma voi olla makrotrauma (isku, kolari) tai epäsuorasti vaikuttava (whiplash). Mikrotrauman voi aiheuttaa esim. bruksismi, narskuttelu, hampaiden yhteen pureminen keskittyessä, kynsien pureskelu jne. Yleisiä etiologisia tekijöitä on stressi, psyykkiset tekijät, fibromyalgia ja geneettiset tekijät. Stressi on päätekijä TMD:n taustalla. Stressi voi olla negatiivista mutta myös positiivista.
Diagnostiikkaan kuuluu purentalihasten palpaatio. Tärkeimmät ovat M. masseter ja M. temporalis. Pterygoideuslihaksetkin voi tutkia. Palpoi ja kuuntele myös leukanivelet. Alaleuan liikkuvuus tutitaan. Alaleuan kuuluisi aueta kolmen sormenleveyden verran eli 40 mm. Kannattaa myös tarkata aukeaako se suoraan. Protruusion ja sivuliikkeiden selvittely kuuluu asiaan. Suun sisältä tarkastetaan hampaisto ja tarkastetaan onko poskissa tai kielessä hampaiden painaumajälkiä.
Kuvantamistutkimuksia tarvitaan harvoin. Kuvantamista harkitaan jos TMD ei tunnu parantuvan perinteisin hoidoin. OPG on perustutkimus. Kartiokeila-TT tai MRI ovat tarkempia tutkimusmenetelmiä mutta niiden saatavuus on huonompi ja niihin liittyy enemmän kustannuksia.
Lihasperäinen TMD on yleisin (50 %). Sille on tyypillistä tylppä, toispuoleinen, jomottava kipu joka painottuu aamuun. Kipu tuntuu nivelkipua laajemmalla alueella. Erityisesti bruksismi altistaa lihasperäisille ongelmille.
Nivelperäisen TMD:n kipu on korvan edessä. Leukanivelessä on vain harvoin turvotusta. Diskusdislokaatioon liittyy naksumista, leuan jumittumista ja liikerajoituksia. Eteen luiskahtanut diskus ei päästä nivelnastaa eteenpäin. Nivelessä voi esiintyä myös artroosia, artriitti ja nivelreuma.
Hoidon periaatteena on vähentää lihaksiin ja niveliin kohdistuvaa kuormaa. Pyrkimyksenä on palauttaa normaalitoiminta. Kivun lievitykseen voi auttaa lihasten hieronta. Kylmä- tai lämpöhoidosta voi olla apua. Pahat tavat kuten kynsien pureskelu pitää saada kuriin. Purennan pienemmät häiriöt voidaan hoitaa hiomalla. yöaikaan käytettävä stabilisaatio- tai relaksaatiokisko auttaa suurinta osaa potilaista. Jos kiskohoidosta ei ole kuukaudessa hyötyä, proteettiset hoidot, oikomishoidot ja TM-niveleen kohdistuvat toimenpiteet voivat tulla harkittaviksi.
TMD käypä hoito ohje löytyy netistä. Ohjeistus on todella perusteellinen. Tarkkuudessaan se voi olla hiukan tuskastuttavaakin luettavaa. Ohjeistosta löytyy myös tulostettavia potilasohjeita ja lomakkeita.
Suun infektiot riskinä yleisterveydelle
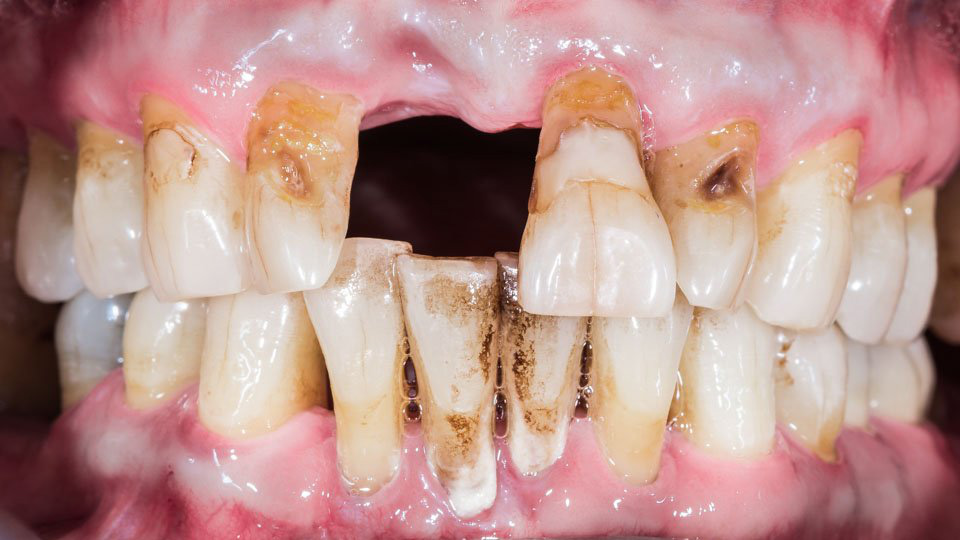
Marja Pöllänen painotti esityksessään parodontiittiin liittyviä asioita. Kyse on kroonisesta, matala-asteen hampaiston kiinnityskudosten inflammaatiosta ja infektiosta. Sairaus voi olla pitkään oireeton. Hampaita kiinnittävää leukaluuta tuhoutuu palautumattomasti. Parodontiitin pinta-ala voi vastata kämmenen pinta-alaa.
Parodontiitilla on yhteys yleisterveyteen bakteerien ja niiden toksiinien kautta. Sairauteen liittyy myös systeeminen tulehdusvaste, jolla voi olla laaja-alaisia terveysvaikutuksia.
Parodontiittiin on yhdistetty riski:
· endokardiittiin
· keinoniveltulehdukseen
· raskauskomplikaatioihin
· sydän- ja verenkiertoelimistön sairauksiin
· DM komplikaatioihin
· keuhkosairauksiin
Lisäksi selvitellään yhteyttä reumaan, metaboliseen oireyhtymään, syöpään, munuaissairauksiin ja Alzheimerin tautiin.
Parodontiitilla on selkeä yhteys sydän- ja verenkiertosairauksiin mutta yhteys on myös tavallisella ientulehduksella. Se edeltää usein parodontiittia.
Parodontiitin hoidolla on vaikutusta yleisterveyteen. Se vähentää systeemistä tulehdustilaa ja korjaa rasva-arvoja. Kaulavaltimon ahtautumisen eteneminen on hoidetuilla parodontiittipotilailla hitaampaa kuin hoitamattomilla. Selvää näyttöä kuolemantapausten vähenemisestä ei kuitenkaan oikein ole.
Parodontiitin yhteys DM:een on kaksisuuntainen. DM1 yhteys löytyy jo 6 -18 vuotiailla lapsilla kiinnityskudostuhossa. Muutenkin diabeetikoilla on suuri alttius suun sairauksiin: parodontiittiin, juurikariekseen, juuren kärjen tulehdukseen, kuivaan suuhun jne. Huono DM-hoitotasapaino johtaa usein vaikeaan parodontiittiin. Diabeetikoilla myös implanttihoidon ennuste on huono jos potilas tupakoi, hänellä on parodontiittia tai sokeritasapaino on heikko. Parodontiitin hoito näyttää korjaavan DM2 potilaiden HbA1c arvoja.
Parodontiitti lisää erityisesti laitospotilaiden keuhkotulehdusriskiä. Taustalla on mahdollisesti aspirointi. Parodontiitin hoito vähentää pneumonioiden esiintymistä näillä potilailla 40 %. COPD-potilailla on enemmän kiinnityskudossairautta kuin muilla.
Parodontiitin hoito voi helpottaa reumaa.
Parodontiitin Käypä hoito internetissä.
Kuiva suu ja sen hoito
Merja Laine sai tiedotusvälineiden palkinnon parhaasta esityksen yhteenvedosta. Hän kertoi, että suuret sylkirauhaset tuottavat 90 % päivittäisestä syljestä. Parotisrauhasen tuottama sylki on juoksevaa. Submandibulaarirauhasen ja sublinguaalirauhasen erittämä sylki on musinoottisempaa. Suussa on lisäksi tuhatkunta pientä limakalvosylkirauhasta. Ne erittävät koko ajan ja niiden toiminta ratkaisee tuntuuko suu kuivalta. Syljestä 99 % on vettä. Siinä on myös musiineja, entsyymejä ja puolustustekijöitä. Sylki huolehtii hampaiston remineralisaatiosta. Sylki tarjoaa infektiosuojaa. Se estää hampaiden reikiintymistä, estää suun hiivasieni-infektiota ja kiinnityskudossairauksia.
Parafiinipalan pureskelua käytetään stimuloidun syljenerityksen mittaamisessa. Normaaliarvo on yli 1,o ml/min. Eritys on voimakkaasti vähentynyt jos arvo on alle 0,7 ml/min. Stimuloimattoman syljen eritys on normaalia kun se on yli 0,2 ml/min. Voimakkaasti vähentynyt se on ollessaan alle 0,1 ml/min. Vähentynyttä syljeneritystä eli hyposalivaatita voidaan siis mitata.
Kserostomia eli kuivan suun tunne on sen sijaan subjektiivinen tuntemus. Yleensä tässä tilanteessa syljeneritys on alentunut mutta myös syljen koostumus on muuttunut. Suun polte on neuropaattinen tila.
Alentuneeseen syljeneritykseen liittyy elämänlaadun heikkeneminen. Se aiheuttaa kielikipua, limakalvohaavaumia, syömisen ja maistamisen heikkoutta, puhumisen vaikeutumista, suun pahaa hajua, hammasproteesiongelmia, ruoansulatusongelmia ja unen laadun heikkenemistä.
Syynä syljenerityksen heikkenemiseen on:
· Reumasairaudet (syndr. Sjögren)
· DM
· Syövän hoito
· Lääkkeet (RR-lääkkeet, masennuslääkkeet)
· Elintavat (tupakka, alko, kahvi, huumeet)
· Suuhengitys
Lääkkeet voivat aiheuttaa hyposalivaatiota tai kserostomiaa.
Hoidon kannalta syyn selvittäminen on tärkeää.
Syljenerityksen stimulointiin voi vaikuttaa käyttämällä pureskelua vaativaa ruokaa. Täysksylitolipastillit (Esim. Herra Hakkarainen), Läkerol Dents ja Xerostom sopivat samaan tarkoitukseen. Oireiden lievittämiseen ja suun kostuttamiseen käy vesi joka on tarpeen myös nielemisen auttamiseksi. Vesi voi kuitenkin irrottaa musiinikerroksen ja tavallaan lisätä suun kuivuuden tuntua. Tavalliset suuvedet ovat usein liian voimakkaan makuisia. Suuvedessä ei saa olla alkoholia eikä klorheksidiiniä.
Suun kostutusaineet sisältävät karboksimetyyliselluloosaa. Kostuttavia aineita voidaan tarjota geeleinä, suihkeina tai nesteinä. Tunnettuja tuotemerkkejä ovat Biotene, BioXtra ja Xerostom. Kaupalliset valmisteet ovat melko kalliita. Ruokalusikallinen ruokaöljyä saa suun tuntumaan liukkaammalta. Ruokaöljyn voi maustaa piparminttuöljyllä. Kamomillatee tuntuu myös auttavan. Huulien rasvaamiseen sopii vaseliini.
Hoitoon kuuluu myös lisäsairauksien esto. Hampaiden reikiintyminen ja eroosio ovat vaarana. Ravintoneuvontana sokeria ja happoja sisältäviä mehuja kannattaa varoa. Potilaat tarvitsevat säännöllisiä hammastarkastuksia. Miedon makuiset hammastahnat jotka eivät sisällä natriumlauryylisulfaattia estävät reikiintymistä. Omahoidon merkitys on iso. Potilaat tarvitsevat yksilöllisiä hoito-ohjeita. Akupunktiosta saattaa olla apua.
Akuutti ja krooninen sädemukosiitti on erityisongelma. Caphosol®-suuvesi ja Episil®-suusuihke toimivat hyvin mutta ovat kalliit. Klooriheksidiiniä sisältävät suuvedet voivat jopa pahentaa tilannetta.
Palaa takaisin Korvalääkärin kotisivujen sisällysluetteloon
Kuusankoski 2.2.2015
Hannu Tapiovaara