
XVIII IFOS
International Federation of Oto-Rhino-Laryngological Societies
Rooma 2005

IFOS kokous järjestettiin Roomassa. Suomalaisen kannalta tilaisuus sijoittui hankalasti osittain juhannusjuhlan kanssa päällekkäin. Helleaalto koetteli roomalaisia. Luentoanti oli uskomattoman runsas mutta italialaiseen tyyliin jotkut luennot peruuntuivat ilman selitystä ja aina session otsake ei vastannut sen sisältöä. Yleisvaikutelmani kongressista jäi hieman sekavaksi ehkä siksi, että minulla oli tilaisuus kuunnella luentoja vain parin pävän aikana. Voi olla, että huono tuurikin sai valitsemaan vääriä istuntoja. Rooman Trasteveressa nautitut illalliset kuitenkin osoittivat pääministeri Berlusconin olevan oikeassa kehuessaan italialaisen ruoan ylivertaisuutta.
Endoskooppinen sinuskirurgia – valot ja varjot
Round table istunnossa pohdiskeltiin sivuontelokirurgian nykytilaa ja tulevaisuutta. Pohdittiin kirurgisen menetelmän positiivisia ja ongelmallisia puolia.
Esityksessään prof. M.E.Wigand piti valoisana puolena laajentuneita leikkausindikaatioita. Endoskooppitekniikkaa käyttäen leikataan nyt traumapotilaita (esim. liquorfisteli), erilaisia malformaatioita (esim. koanaaliatresia) ja tuumoreita (esim. inverttipapillooma). Endoskooppikirurgia tarjoaa aikaisempaan verraten vähemmän invasiivisen keinon hoitaa sivuontelotulehduksen komplikaatioita (esim. orbita-abskessi). Tekniikka mahdollistaa myös ulkoisten lähestymisväylien minimoinnin kahden leikkausväylän tekniikassa. Tuumoria voidaan lähestyä ulkoista tietä käyttäen mutta samanaikaisesti hyödyntää tähystyskirurgian keinoja.
Varjopuolen analyysi jäi ehkä turhankin vähäiseksi. Esiin kohosi lapsiin kohdistuvan FES-kirurgian rajoitteet, leikkaustulosten luokittelun vaikeudet ja leikkauspotilaiden jälkihoitoon liittyvät ongelmat.
Endoskooppikirurgian guru David Kennedy Pennsylvaniasta ei käsitellyt valoista puolta yhtä selkeästi kuin edellinen luennoitsija. Hän puhui pikemminkin varjoisasta puolesta. Hän kertoi nenäoireilun parantuvan suurimmalla osalla potilaista mutta muistutti, että tauti ei aina parane. Oireeton sairaus on yleinen nenän tähystyskirurgian jälkeen. Potilaan vointi 1½ vuotta leikkauksen jälkeen ei ennusta vielä pitkäaikaistulosta. 20 % potilaista tarvitsee revisioleikkauksen. Tämä on liikaa. Hyvin toteutettu jälkiseuranta endoskopioineen ja lääkkeellisine hoitoineen saattaisi parantaa leikkaustuloksia.
Kokousta johtanut endoskooppikirurgian ikoni H. Stammberger etsiskeli myös varjoisaa puolta. Hänen mukaansa revisiokirurgiassa tavallisimpina esiin nousevina ongelmina on keskikuorikon vaurio, huonosti toteutettu postoperatiivinen hoito (endoskopiapuhdistukset ja lääkkeet), anteriorisen ethmoidilokeroston riittämätön avaaminen tai se, että keskikäytäväantrostomia ei ole kontaktissa luonnolliseen ostiumiin. Myös frontaaliontelon ongelmaa voi esiintyä FES-leikkauksen jälkeen. Stammbergerin mielestä tähän on syynä riittämätön anterioristen seulalokeroston lokeroiden raivaaminen, lateralisoitunut keskikuorikko tai lamina papyricean poisto liian edestä orbitan dekompressioleikkauksien yhteydessä.
Keskustelussa pohdittiin ensivaiheen postoperatiivista hoitoa jonka ongelmien epäiltiin olevan osasyynä kirurgian epäonnistumisiin. Wigand ja Kennedy olivat sitä mieltä, että tamponatio tulisi poistaa ensimmäisenä postoperatiivisena päivänä ja sitten tehdä parin päivän välein endoskooppipuhdistuksia kunnes tilanne on stabiloitunut. Tämä saattaa viedä aikaa useita viikkoja. Kiinalainen H. Demin ja saksalainen W.Draft suhtautuivat puolestaan epäillen aktiiviseen jälkihoitoon. Heidän mielestään karstojen mekaaninen poisto aiheuttaa enemmän ongelmia kuin hyötyä. He suosittelivat potilaiden itse tekemiä nenän keittosuolahuuhteluita jälkihoidoksi. Ainakin sairaanhoitojärjestelmän resurssien kannalta jälkimmäinen vaihtoehto tuntuu kohtuullisemmalta. Yleisenä ohjeena kehoitettiin analysoimaan omia ja muidenkin virheitä. Se mahdollistaa oppimisen. Edellisen leikkauksen tehnyttä kirurgia on kuitenkin turha moittia. Se ei auta potilasta, sinua eikä etenkään edellistä kirurgia.

Nenäpolypoosi
Nenäpolypoosi oli toisen round table istunnon aiheena. Esitysten koordinaatio olisi voinut olla parempi. Istunto tarjosi kuitenkin kohtuullisen yhteenvedon mystisestä sairaudesta jonka hoitoon liittyy paljon ongelmia.
Polyyppitaudin epidemiologia. Belgialainen P.A.R. Clement määritteli nenäpolyypit makroskooppisesti nähtäviksi limakalvon inflammatorisiksi kasvustoiksi jotka ovat lähtöisin nenän sivuonteloista. Taudin esiintyminen lisääntyy iän myötä. Oireisen taudin huippu on 50 – 60 vuoden iässä. Sen prevalenssiksi on arvioitu tähystystutkimuksissa 4,3 %. Astmaatikoilla se on yleisempää ja heistä 16 %:lla on nenäpolypoosi. Clementin mukaan nenäpolypoosi ei kuitenkaan aina näy nenään endoskoopillakaan katsoen. Kadaaveritutkimuksissa sen prevalenssi on jopa 32 %. TT-kuvauksissa kolmella neljästä potilaasta polypoosi rajoittuu sivuonteloiden alueelle. MRI-tutkimuksissa sivuontelopolypoosia löytyy 21 %:lla sellaisista potilaista joita on tutkittu muista syistä kuin hengitystieoireet.
Polyyppitaudin etiopatogeneesi oli Per Caye-Thomasenin aiheena. Erilaisia teorioita on esitetty vuosien saatossa. Billroth esitti v.1854, että polyypit olisivat seurausta limakalvon ödeemista. Woakes v.1885 katsoi polypoosin liittyvän seulalokeroston alueen periostiittiin. Takasaka v. 1986 uskoi polypoosin liittyvän syöttösolujen degeneraatioon. Morgensen ja Tos esittivät v. 1977 polypoosin liittyvän hengitystie-epiteelin ruptuuraan ja paikalliseen rauhasten muodostumiseen. Asiaa on selvitelty erilaisilla koejärjestelyillä. Eläinkokeissa kokeellinen poskiontelotulehdus, tuba Eustachiin tukkiminen tai kokeellinen välikorvantulehdus aiheuttavat limakalvon turvotuksen jota seuraa pienten limakalvoruptuuroiden muodostuminen. Näistä ruptuuroista muodostuu runsaassa viikossa granuloinnin kautta polyyppimuodostumia rauhasineen. Vähitellen polyypit kypsyvät re-epitelisaation myötä.
Venäläinen A. Lopatin puhui polyyppitaudin kirurgisesta hoidosta. Hän muistutti, että leikkauksella ei voida hoitaa limakalvon eosinofiilista tulehdusta. Leikkaus ei estä polyyppien uusiutumista ja leikkaukseen liittyy kirurgisia riskejä. Kirurgian tarkoituksena on hengitystien avaaminen, hajuaistin parantaminen ja sivuonteloiden ilmastointi. Leikkaus on aiheen ainakin silloin kun nenää tukkii antrokoanaalinen polyyppi, nenässä on rakennepoikkeavuus, toispuoleisessa taudissa, täysin polyyppien tukkimassa nenässä ja yleissairauden yhteydessä (kystinen fibroosi).
Universaalia leikkaustapaa ei ole. Tilastollisesti ei eroa ole Wigandin suositteleman radikaalin leikkausmenetelmän tai Messerklingerin suosiman mini-FESS:in leikkaustulosten välillä. Jälkimmäinen on toki turvallisempi.
Italialaisen G.C.Passalin aiheena oli polyyppitaudin konservatiivinen hoito. Polyyppitaudilla on suuri taipumus uusiutua leikkauksen jälkeen. Vuoden päästä relapsin saa 21 – 87 % potilaista.
Passali esitti omana teorianaan polyyppitaudin sytokiinien aiheuttavan paikallisia bioelektrisiä muutoksia ja erityisesti Na- ja Cl-ionien kuljetushäiriön solumembraanissa. Solukon aktiivinen Na-absorptio ja Cl-erityshäiriö aiheuttaa kudosturvotuksen. Teoria muistuttaa kystisen fibroosin syntymekanismia.
Konservatiivisen hoidon kulmakivenä ovat kortikosteroidit.
Furosemidilla on todettu anti-inflammatorista vaikutusta. Se estää interleukiineja 6 ja 8, TNFα:aa ja prostaglandiineja. Polyyppitaudin paikallishoitoon soveltuu Furosemidi 20mg/1ml NaCl, jonka luennoitsija katsoi vähentävän taudin uusiutumista. Hän arvioi lääkkeen tehon olevan samaa luokkaa kuin mometasonisuihkeen ( Nasonex® ) teho.
Passali esitti myös amfoterisiini B paikallishoidon kuukauden hoitojaksoina olevan hyvin tehokas. Hän vetosi Ponikayn tutkimuksiin, joissa 96 %:ssa nenäpolyyppipotilailta on viljeltävissä sieni. Keskustelussa pohdittiin amfoterisiini B:n mahdollisesti vaikuttavan polypoosiin muulla mekanismilla kuin fungisidisesti. Lääke saattaa vaikuttaa ionipumppuun tai olla sytotoksinen polyyppien epiteelisoluille.
Esitys oli mielestäni onnettoman sekava ja aihe huonosti, epäloogisesti ja pintapuolisesti käsitelty. Mielelläni olisin kuullut selvitystä leukotrieeniantagonistien roolista ja makrolidiantibioottien interleukiiniantagonistisista ominaisuuksista ja roolista polyyppitaudin hoidossa. Miten polypoosiin liittyvää infektiota tulisi hoitaa? Kortikosteroidihoidon toteutus jäi täysin tarkentamatta. Hypertonisella tai isotonisella NaCl-liuoksella tehtävistä nenähuuhteluista ei myöskään kuulunut kommentteja.
Kroatialainen R.Mladinan tehtävänä oli koota yhteenveto nenäpolypoosista. Myös hänellä oli vaikeuksia selvitä vaativasta tehtävästään. Hän muistutti polyyppisairauden olevan yleissairaus ja paikallinen limakalvon sairaus. Hoito kannattaa alkaa konservatiivisesti. Mladinan mielestä leikkauksissa on syytä aina ottaa PAD-näytteet. Etummaisten ethmoidaalilokerojen avaamisessa hän kehoitti varovaisuuteen ja konservatiivisuuteen. Edellisessä round table istunnossa kuitenkin oltiin sitä mieltä, että alueen huono raivaaminen on osasyy postoperatiivisiin ongelmiin (Stammberger). TT-tutkimus ei sovi Mladinan mielestä tehtäväksi kirurgian jälkeen. Toisaalta kuitenkin hetkeä aikaisemmin Clement oli osoittanut endoskopian osoittavan vain osan polyyppitaudista. Mahdollisen mini-invasiivisen tähystysleikkauksen jälkeen esimerkiksi otsaontelon tilanteen arviointi ei voi mitenkään onnistua tähystämällä. Ehkäpä ensi vuonna Moskovassa järjestettävä nenäpolypoosia käsittelevä kongressi kykenee antamaan selkeämpiä ja johdonmukaisempia suuntaviivoja.

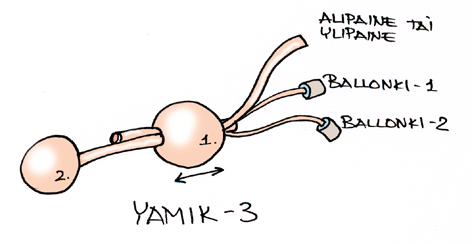
YAMIK menetelmä
Venäläiset korvalääkärit ovat kansainvälistymässä ja etsimässä itselleen paikkaa myös tuotekehittelyssä. Venäjän rinologiyhdistyksen järjestämä tilaisuus käsitteli uuden YAMIK-menetelmän käyttöä sinusiitin tehokkaana paikallishoitona. Menetelmä on saanut nimensä kehittäjiensä mukaan:
YA Yaroslav
M Markov
I ja
K Kozlov
Paikalla oli mm. Kozlov kertomassa hoitomuodosta. Hänen mukaansa poskiontelotulehdusta on perinteisesti hoidettu länsimaissa antibiootein mutta Venäjällä ja Baltian maissa kultaisena standardina on ollut poskiontelopunktio. Kozlovin mielestä punktioiden aika on onneksi jäänyt jo menneisyyteen. Poskiontelopunktio otettiin käyttöön 1800-luvun lopulla. Sondermann käytti v. 1905 nenän puhdistamiseen oliivikärkeä. Gellat otti käyttöön alipainepumpun v. 1911 ja Proetz käytti sivuonteloiden paikallishoitoon lääkkeitä v. 1926.
YAMIK-menetelmä perustuu katetri-ballonkijärjestelmään jonka avulla suljetaan niin sieraimen suuaukko kuin koaaniaukkokin. Työkanavan kautta voidaan luoda nenään alipaine eritteiden poistamiseksi ja ylipaine paikallishoitolääkkeiden saamiseksi sivuonteloihin. Painemuutos saadaan aikaan 20 ml ruiskua käyttäen. YAMIK-3:ssa on yksi työkanava ja YAMIK-5:ssä työkanavia on kaksi. Katetrijärjestelmä on suunniteltu niin, että etuballonkia voidaan liikuttaa nenäkäytävän pituuden mukaan sovittaen.
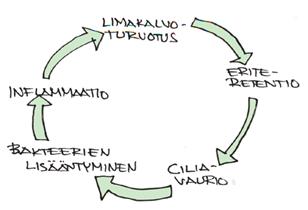
Italialainen C.Biagini kuvasi akuutin sinusiitin circulus vitiosusta. Taudin taustalla on tavallisesti virusinfektio joka luo maaperän otolliseksi bakteeri-infektiolle.
Hän kertoi hoitavansa sinusiitin tavallisesti 10 – 14 vuorokauden antibioottikuurilla. Jos hoito ei tuota tulosta voidaan harkita invasiivisia hoitoja (punktio tai FESS) tai YAMIK-hoitoa. Toimenpide tehdään käyttäen lidocain-adrenalin suihkepuudutusta. Hoito toteutetaan ensin kahtena peräkkäisenä päivänä ja sen jälkeen 2-3 päivän välein. 90 % potilaista paranee viikossa. Hoito on potilaalle lievästi epämiellyttävä mutta ei kivulias. Haittapuolena on se, että tarvitaan aikaa 10 – 15 minuuttia. Saksalainen J. Gospath katsoi hoidon soveltuvan erityisen hyvin tähystysleikkausta joskus seuraavan gram – infektion hoitoon. Hän käytti sivuonteloiden huuhteluun joko 5% Betadine liuosta tai 1% H2O2 liuosta. Japanilainen Kurono suosi puolestaan deksametasoni- ja kefalosporiinihuuhteluita. Hänen selvitystensä mukaan hoito sopii myös polypektomian jälkihoitoon ja kroonisen sinusiitin lisähoidoksi anti-inflammatorisen lääkityksen tukena. Menetelmä soveltuu myös yli kuusivuotiaiden lasten hoitoon.

Ménièren taudin hoito - mikä sen merkitys on?
Round table istunnon otsake todella herätti uteliaisuuteni. Voimmeko lopultakaan vaikuttaa Menieren taudin lopputulokseen hoitokeinoillamme? Huimauskohtaukset saadaan kontrolliin mutta hoitotoimien vaikutus kuuloon saattaa olla vähäisempi. Voiko hoito nopeuttaa taudin ’sammumista’? Parantavasta hoidosta emme edes uskalla vielä unelmoidakaan. Istunto tuotti pettymyksen. Kysymykseen Menieren taudin hoidon merkityksestä ei pyrittykään antamaan vastausta.

W.Oosterveld Alankomaista palutti mieleen tasapainojärjestelmän ominaisuuksia. Sillä ei ole tuntoaistia. Vestibulaarijärjestelmä toimii tiedostamattamme ja jatkuvasti. Se on hyvä adaptoitumaan muuttuneisiin olosuhteisiin. Huimausta pitää ajatella oireena, ei itsenäisenä sairautena. Lääkärin on selvitettävä mitä potilas tarkoittaa käyttäessään ilmaisua ’huimaus’. Onko kyse vertigosta vai epämääräisestä huonosta olosta? Huimauspotilaan ongelmaa selviteltäessä anamneesin merkitys on keskeisen tärkeä. Fyysinen tutkimus ja tekniset testit tuovat lisäselvitystä.
Prosper Ménière (1799-1862) kuvasi oireyhtymän, johon liittyi toistuvia huimauskohtauksia, vegetatiivisia oireita, vaihtelevaa unilateraalista kuulonlaskua ja tinnitus. Luennoitsija väitti mm. Martti Lutherin, Julius Cesarin, Vincent van Goghin, Ludwig van Bethovenin, Oscar Wilden ja Jonathan Swiftin kärsineen Menieren taudista.
Cairns ja Hallpike julkaisivat kahteen autopsiaan perustuvan tutkielmansa Menieren taudin patologiasta v 1938. Samana vuonna myös japanilainen Yamaka julkaisi samanlaisen löydöksen jossa scala tympani pullistui viitaten endolymfan hydropsiin.
Venäläinen G.Tavartkiladze puhui elektrokokleografiasta (ECoG). Siinä tutkittavaan korvaan annetaan ääniryöppy tai toistuvaa klik-ääntä. Sisäkorvan sähköistä vastetta mitataan tärykalvon läpi promontoriumin pintaan viedyn elektrodin avulla. Endolymfaattinen hydrops aiheuttaa kalvoisen sisäkorvan muodon- ja asennonmuutosta joka johtaa sähköisiin muutoksiin ECoG:ssa.
Aktiopotentiaalin (AP) latenssi kasvaa ja amplitudi vähenee hydropsissa. Summaatiopotentiaalin (SP) kasvaminen on usein hydropsin ensimmäinen merkki. Ulommissa karvasoluissa syntyvän cochlear microphonen vaimenemisen puute on viitteellistä hydropsille. SP/AP > 0,35 on merkki hydropsista. Glyserolitestin vaikutus näkyy EcoG:ssa. Tutkija piti testiä käyttökelpoisena hydropsin osoittajana. Suomalaiskolleegoiden kanssa asiasta keskusteltaessa he suhtautuivat testin spesifisyyteen (spesifisyys 84% ja sensitiivisyys 88%) varauksellisesti ja muistuttivat invasiiviseen tutkimukseen liittyvistä komplikaatioista.
Portugalilainen J. Paço esitti oman käsityksensä Menieren taudin kirurgisesta hoidosta.
Hän esitti seuraavan marssijärjestyksen:
Ole varma diagnoosista
Oirekuvan on oltava selvä
Esitutkimuksina tarvitaan: Audiometria, CT/MRI, videonystagmografia ja postulografia
Potilaan on ymmärrettävä, että tauti on krooninen ja kirurgisen hoidon tarkoituksena vain oireen helpottaminen.
Dieetti ja lääkehoito on kokeiltava ennen kirurgiaa.
Hoida muut Menieren tautiin assosioituvat sairaudet ennen kirurgiaa. Tämä koskee erityisesti BPPV:ta.
Käytä Gentamycinhoitoa unilateraaliseen tautiin. Usein kerta-annos riittää mutta sen voi toistaa tarvittaessa. Hoidolla saadaan huimauskontrolli 82 %:lle ja 5 %:lle kohtalainen helpotus. 14 % potilaista ei saa helpotusta huimaukseensa hoidolla. Tinnitus lievittyy 19 %:lla. Kuulonlasku muuttuu paremmaksi 17 %:lla ja huonommaksi 21 %:lla. Korvan täyteläisyyden tunne lievittyy 84 %:lla. Hoidon komplikaationa on dizziness-oire jota voi lievittää optokineettisellä stimulaatiolla.
Jos potilaalla ei ole merkittävää kuulonlaskua voi tehdä saccusdekompression. Yleisökysymyksessä hoitomuodon merkitys kyseenalaistettiin vedoten tanskalaistutkimuksiin. Esitelmöitsijä puolusti hoitomuotoa sanoen sen eroavan muista keinoista sillä, että se ei ole destruktiivista kirurgiaa.
Jos gentamycinhoito ei tuota tulosta ja kuulo on huono on transmastoidaalinen labyrintectomia seuraava vaihtoehto. Toimenpiteen voi tietysti tehdä myös transtympanaalisesti.
Optokineettinen rehabilitaatio (?)
Säännöllinen seuranta ja potilaan tukeminen on välttämätön.
Vestibulaarihermon sectiosta ei puhuttu. Bilateraalisessa taudissa hoitokeinot ovat vähäiset. Meniett-painehoito jää tässä tilanteessa lähes ainoaksi hoitokeinoksi mutta tästä hoitomuodosta Paçolla ei omien sanojensa mukaan ole kokemusta.

Liimakorvatauti, SOM
Sama ryhmä, joka kokoontui kolmekymmentä vuotta sitten Wienissä pohtimaan liimakorvatautia kokoontui nyt Roomassa. Menin kuuntelemaan esityksiä nähdäkseni vanhat herrat ehkä viimeistä kertaa. Hetkittäin luennot vaikuttivat vanhojen filosofien pohdiskelulta mutta ilmapiiri oli hyväntuulisen rento ja epämuodollinen.
Japanilainen I.Honjo esitti kysymyksiä. Mikä on korvatorven toimintahäiriön merkitys SOM:ssa? Mikä on toimintahäiriön syy? Miksi SOM:ssa on välikorvan alipaineisuutta? Onko kitarisalla mekaanista vaikutusta korvatorveen? Kuinka liimakorvatautia tulisi hoitaa? Honjo kertoi, että 84 %:lla alle yhdeksänvuotiaista SOM-lapsista tuban aukeamispaine on normaalialueella. Adenotomia ei vaikuta tuban aukeamispaineeseen ja adenotomialla ei ole vaikutusta taudin ennusteeseen enää kolmen vuoden kuluttua.
David Lim kertoi limakalvon puolustusjärjestelmästä. AIIMs eli antimikrobic innate immune molecules vastaavat mikrobien tunkeutumisyritykseen sekunneissa. Nämä aktiiviset aineet ovat peräisin makrofiileista ja epiteliaalisista soluista. Tunnettuja AIIMs molekyyleja ovat lysotsyymi, laktoferriini, kollekti ja β-defensin. Ihmiseltä on tunnistettu yksitoista Toll-like reseptoria, jotka tunnistavat bakteerien ja endotoksiinien osia (esim lipopeptideitä). Bakteeri-invaasio aktivoi nämä reseptorit jotka aiheuttavat AIIMs-sytokiinien vapautumisen uskomattoman nopeasti.
Komplementti vastaa kymmenessä sekunnissa tunkeutumisyritykseen. Neutrofiilit tarvitsevat aikaa minuutteja ja makrofiilit noin tunnin. Killer-T solujen vaste tulee noin viikon kuluttua.
Jacob Sade filosofoi liimakorvataudin patogeneesista ja epidemiologiasta. Taudin esiintymisessä on kaksi ikähuippua. 20 kuukauden iässä välikorvaerite sisältää paljon soluja ja useimmiten liimakorvataudin taustalla on kolmea kuukautta aikaisemmin sairastettu äkillinen välikorvan tulehdus. 60 kk ikäisen lapsen liimakorvatauti on toisenlainen. Eritteessä on vähän soluja ja välikorvan tulehdustakaan ei aina löydy taustalta. Pienillä lapsilla SOM on yleisempi kuin isoilla.
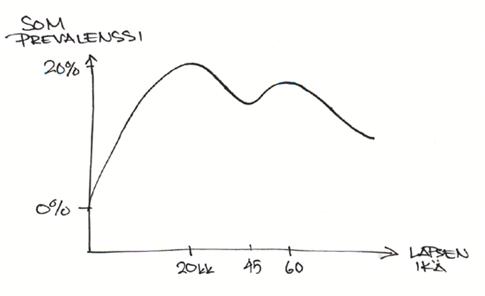
Sade kertoi, että kolmessa kuukaudessa 80%:lla välikorvaerite häviää itsestään ja eritteen häviäminen tapahtuu neljässä kuukaudessa 95 %:lla. Esityksen jälkeisessä keskustelussa hän olikin taipuvainen valitsemaan erittäin konservatiivista hoitolinjaa. Tympanostomialla ei ole kiirettä!
Mirko Tos näytti vanhat diansa ja luki läpi vanhat muistiinpanonsa 80-luvulta. Hän pohdiskeli transudaatti-, eksudaatti- ja sekreetioteorioita liimakorvataudin taustalla.
Migreeni ja vertigo
Vertigo-oire on yleisempi migreenipotilailla kuin esimerkiksi tension neck potilailla. Toisaalta Dizziness/vertigopotilaista 30 %:lla on migreeni. Kahden vaivan välillä on yhteys ja migreenivertigo olikin luentosarjan aiheena. Itse en ole aikaisemmin oikeastaan tällaista yhteyttä ymmärtänyt vaikka olenkin tiedostanut lapsuuden benignin paroxysmaalisen vertigon muuttuvan usein vuosien varrella migreeniksi. Joskus huimaamisoire voi olla myös migreenin aura.
Ilman auraa esiintyvän migreenin kriteerinä on viisi päänsärkykohtausta, joiden kesto on 4 – 72 tuntia. Päänsärky on luonteeltaan pulsoivaa ja toispuoleista. Kohtauksen aikana esiintyy pahoinvointia, oksennuksia sekä valo- ja ääniherkkyyttä.
Migreenihuimaukseen liittyy toistuvia vestibulaarioireita ja tyypillisesti valo- ja ääniherkkyyttä. Päänsärky assosioituu huimaukseen mutta voi esiintyä myös erillisinä jaksoina. Joskus esiintyy painon tunnetta tai tinnitusta korvassa. Kuulossakin voi esiintyä kohtauksiin liittyvää fluktuointia mutta Menieren taudista poiketen kuulovika ei progredioi. Tämä on nuorten yleisin huimauksen syy ja huimauspoliklinikan potilaista 9 %:lla esiintyy selvää migreenihuimausta. Ongelma voi esiintyä missä iässä tahansa ja se on naisilla tavallisempaa kuin miehillä. Osalla potilaista oireena on oikea vertigo mutta tavallisempaa on liike-dizziness. Tyypillistä on intoleranssi pään liikkeille. Huimauskohtausten kesto voi vaihdella sekunteista vuorokausiin. Migreeni voi vaikuttaa vestibulaarijärjestelmään monella tasolla. Vaikutuskohta vaikuttaa myös nystagmuksen piirteisiin. Huimaus voi olla asentoonkin liittyvää ja tällöin vaikeaa erottaa BPPV:sta. Kohtauksia lisää stressi, unen puute ja jotkut ruoka-aineet (Suklaa, punaviini).
Viivästyneessä migreenihuimauksessa migreenipotilaan päänsärkyoireet muuttuvat vähitellen huimaamisoireiksi. Tämä muutos voi tapahtua eri tavoin. Kuvassa punainen kuvaa päänsärkykohtausta ja sininen huimaamiskohtausta:
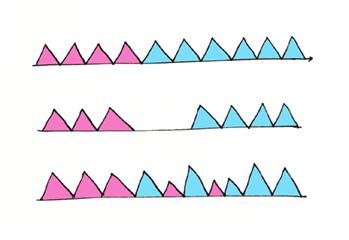
Kun huimaamisoire on migreenin aura sille ei hoidollisesti ole juurikaan mitään tehtävissä. Kun huimaamisoire on ekvivalenttinen migreenille voidaan käyttää symptomaattista hoitoa. Potilaan on huolehdittava unen riittävyydestä ja levosta. Ärsyttävät ruoka-aineet kannattaa karsia. Symptomaattisena lääkityksenä tulevat kyseeseen NSAID-lääkkeet, ergotamiinin johdannaiset ja triptaanit. Hoito voi olla sikäli hankalaa, että migreenivertigokohtaukset saattavat olla hyvinkin lyhytkestoisia.
Profylaktiseen hoitoon soveltuvat kalsiumsalpaajat, trisykliset antidepressantit, β-salpaajat, antiepileptiset lääkkeet ja asetazolamidi. Joskus ahdistus ja masennus liittyy migreenihuimaukseen ja sillois serotoniinin takaisinottoa estävät lääkkeet saattavat helpottaa tilannetta.
Lopuksi
Kävin myös kuuntelemassa luentosarjan kroonisen otiitin kirurgiasta. Entinen kiista kolesteatoomakirurgian canal wall up/down leikkauksista ei ole laantunut. Canal wall up leikkauksen filosofiaan kyllä kuuluu second look leikkaus. En tiedä paljonko sellaisia maassamme tehdään. Leikkausontelon obliteraatioon saattaa liittyä intrakraniaalisen komplikaation riskejä. Tympanoskopia on hyvä apuväline leikkauksiin. Erityisesti canal wall down leikkauksissa meatoplastia on keskeisen tärkeä myös ranskalaisen korvakirurgi A. Sultanin mukaan. Hän sanoi, että väljä korvakäytävä ei ehkä ole kaunis katsella mutta se on hyvä korvalle.
Azerbadzanilainen tri Talhinski esitteli oman aineistonsa intrakraniaalisista kroonisen otiitin komplikaatiosta:
Extraduraalinen abskessi 10
Sinustromboosi 14
aivoabskessi 19
osteogeneettinen sepsis 4
Meningitis 12
