
European Academy of Allergy and Clinical Immunology kongressi pidettiin Amsterdamissa kesäkuussa 2004. Luentoanti oli mahtava. Isossa kokouksessa on runsaasti kliinikoille suunnattuja eri erikoisalojen luentoja mutta pääpaino on kuitenkin teoreettisissa, välittäjäaineiden ja reseptorien tasolla liikkuvilla esityksillä. Tässä osa kokousannista. Olen pyrkinyt kirjaamaan kuulemieni luentojen tärkeimmän käytännön lääkäriä koskevan tiedon. Osa esityksistä herätti kummastusta ja kaikista asioista ei varmaankaan voi olla samaa mieltä kuin esittäjät. Kroonisen rinosinusiitin ja polyyppitaudin ongelmaan on luvassa uusia hoitokeinoja. Näiden sairauksien merkitys ihmisen elämänlaadulle on selkiytynyt. Allergian luonne yleissairautena on ilmeinen. Allergisen nuhan välittäjäaineista alkaa olla kohtuullinen selvyys mutta genetiikka on avannut valtavan työmaan tutkijoille.
Allergian hoidon tulevaisuutena on todennäköisesti suurimolekyylisten sytokiinien hallinta. Tämä tapahtuu parenteraalisin vasta-ainehoidoin. Kemokiineille voidaan kehittää salpaajia.

23. joulukuuta 1888 Vincent van Gogh leikkasi Arlesissa vasemman korvalehtensä alaosan partaveitsellä irti.Hän kääri sen kankaaseen ja vei bordelliin. Hetkeä aikaisemmin prostituoitu Fou-rou oli pyytänyt häneltä ensin viittä frangia ja kun rahaa ei ollut niin korvalehteä. Kotiin hoiputtuaan hän menetti tajuntansa. Jostain syystä kummassakin aiheeseen liittyvässä omakuvassa side on kuvattu oikean korvan päälle. Amsterdamissa on Vincent van Gogh museo.
Lapsuuden allerginen nuha
Tri Eli Meltzer San Diegosta kertoi allergisen nuhan olevan olevan tavallisin lasten kroonisista allergiasairauksista. Allergisen nuhan prevalenssi tuntuu edelleen nousevan ja on jopa raportoitu 42% lukuja kuusivuotiailla lapsilla. Eri maissa vaihtelu on suurta ja tavallisesti allergisen nuhan prevalenssi on 17 -25% tasossa. Allerginen nuha vaikuttaa lapsen elämänlaatuun tuottamalla uni- ja käytöshäiriötä ja huonontunutta menestymistä koulussa. Allerginen nuha on myös liitännäissairauksien riskitekijä. Tällaisia ovat conjunctivitis, otitis media with effusion, rinosinusitis, astma, sleep apnoe ja purennan häiriöt.
Lapsuuden kausiluonteisen allergisen nuhan tavallisin allergeeni on heinien siitepöly (USA:ssa 44,3% ja Euroopassa 77,3%). Puiden siitepölylle on herkistynyt 30%. Eri maissa on ymmärrettävästi suuria vaihteluita näissäkin luvuissa.
Lapsuuden allergisen nuhan ensimmäisenä hoitona pidetään allergeenien välttämistä. Tämä on usein ongelmallista. Oraalisista antihistamiineista I-polven tuotteisiin saattaa liittyä sedatiivista sivuvaikutusta tai käytöshäiriötä. II-polven antihistamiinit ovat hyvin siedettyjä. Ryhmään kuuluvat cetiriziini, levocetiriziini, loratadiini, desloratadiini, ja fexofenadiini. Nenästeroidien käyttöä luennoitsija ei mainittavasti selvitellyt. Leukotrieeniantagonisti sopii käytettäväksi kun lapsella on astma tai nenästeroidin teho ei riitä.
Meltzer kertoi selvitelleensä myös sitä, kuinka 6 – 11 vuotiaat lapset osaavat niellä tabletteja. 46% lapsista oletti etukäteen osaavansa niellä tabletin. Harjoittelun jälkeenkään 9%:lla tabletin nieleminen ei onnistunut.
Pediatriaa ja allergologiaa
Professori Ulrich Wahn Berliinistä puhui lennokkaaseen tapaansa. Hän kertoi allergisten fenotyyppien liittyvän toisiinsa. Tällaisia oirekuvia ovat:
Varhaislapsuuden wheeze ja allerginen dermatiitti ennustavat kouluikäisenä esiin tulevaa keuhkojen toimintahäiriötä. Varhaislapsuuden allergia munanvalkuaista kohtaan ennakoi myöhemmin ilmaantuvaa pölypunkki-, kissan epiteeli- ja siitepölyallergiaa.
Nämä edellä olevat esimerkit kuvaavat myös allergisena marssijärjestyksenä tunnettua ilmiötä, jossa ensin varhaislapsuudessa ilmaantuu atooppinen dermatiitti (maitorupi). Tätä seuraa noin kolmen vuoden iässä astma ja sitten kahdentoista vuoden iässä allerginen nuha.
Astman ennusmerkit lapsella:
Nämä ennusmerkit ennustavat lähes 100%:lle astmaa myöhemmällä iällä. Olemme tekemisissä multigeneettisesti säädellyn asian kanssa. Allergia on yleissairaus! Geenikartoitusta on tehty ja katse kohdistuu kromosomi 3:n pitkään haaraan, jossa on yhteyslinkki astman, atooppisen dermatiitin ja nuhan välillä. Myös muista kromosomeista on löytynyt vastaavia hot spot alueita. Wahn olettaa geenien selittävän noin 70% allergiasairauksista.
Wahn pohdiskeli myös bronchioliittia. Se on lapsuusiän sairaus, johon liittyy keuhkoputkiston akuutti inflammaatio ja wheeze. Useimmiten aiheuttajana on respiratory syncytial virus (RSV). 96% lapsista on sairastanut RSV infektion kahden vuoden ikään mennessä.. Usein bronchioliitin jälkeen säilyy wheeze. Bronchioliitin hoidoksi Wahn suositteli bronchodilaattoreita, kortikosteroideja ja leukotrieeniantagonisteja. Hän selosti PREVIA-tutkimusta (kansainvälinen tutkimus, prevention of viral-induced astma), jossa 2-5 vuotiailla lapsilla vuoden seurannassa montelukasti vähensi astman pahenemiskohtauksia, vähensi eosinofiileja, oli hyvin siedetty, ei vaikuttanut astmakohtausten kestoon tai vaikeuteen.
Leukotrieenit ja hengitystieinflammaatio
Leukotrieenien tutkimisen historia juontaa 1930-luvulle, jolloin löydettiin slow-reacting substance of anafylaxis (SRS-A). 1979 Samuelsson identifioi cysteinyl leukotrieenit ja 1985 kehitettiin ensimmäiset leukotrieeneihin vaikuttavat lääkkeet. Glenis Scadding Lontoosta kertoi, että mast soluissa ja eosinofiileissä syntyy leukotrieeneja solun aktivoitumisen jälkeen tumakalvon fosfolipaasien hajotessa fosfolipaasi A2 :n vaikutuksesta.Vapautunut aracidonihappo voidaan metaboloida kahta tietä: cyclo-oxygenaasi tuottaa prostaglandiineja ja tromboksaaneja. Monivaiheinen lipoxygenaasitie tuottaa puolestaan leukotrieeneja. Leukotrieenit aiheuttavat verisuoniston permeabiliteetin lisääntymistä, leukosyyttien adheesiota post-kapillaarisiin venuleihin, kudosödeemaa, lisääntynyttä limantuottoa ja pitkävaikutteista bronkokonstriktiota.
Cysteinyl leukotrieenit liittyvät niin astman kuin nuhan ja rinosinusiitinkin patgeneesiin.
Allergisen nuhan hoidossa antihistamiinit vaikuttavat vuotoon, kutinaan ja aivastuksiin. Leukotrieeniantagonistit vaikuttavat enemmänkin turvotukseen ja eritykseen. Leukotrieeniantagonistit toimivat reseptorien antagonisteina (esim. montelukasti) tai synteesin estäjinä (esim. zileuton). Niiden teho on kuitenkin heikompi kuin paikallissteroidien. Antihistamiini-antileukotrieeni yhdistelmälääke on varmaankin odotettavissa markkinoille vaikka toisiaan vahvistavaa vaikutusta lääkkeillä ei näyttäisi olevankaan. Leukotrieenireseptorin antagonistien tehoa kausinuhassa pidetään vaatimattomana. Nenäpolypoosipotilaista arvioidaan hyötyvän jopa 60%:n joskin suurella osalla hyöty on peräisin alemmista hengitysteistä. Polyyppipotilailla lääkityksen kokeileminen saattaa olla perusteltua sillä hoidosta hyötyviä potilaita ei voi muulla keinoin toistaiseksi tunnistaa. Hoidon vaikuttavuus ei liity esim ASA-sensitiivisyyteen.

Rinosinusitin hoito
Professori Kalogjera Zagrebista kertoi nenän sivuontelotulehduksen prevalenssin olevan 10 – 15%. Sivuontelotulehdus on Yhdysvalloissa yleisin antibioottikuurin syy ja aiheutti v. 1996 5 800 000 000 $ kustannukset. Vuosikustannukset potilasta kohti olivat 1600 $.
Rinosinusitis määritellään esitelmöitsijän mukaan pelkästään oireiden keston mukaan. Akuutti tauti on kestoltaan alle neljän viikon mittainen. Toistuvassa sivuontelotulehduksessa esiintyy 4-6 episodia vuosittain. Kestoltaan yli 12 viikon sairautta kutsutaan krooniseksi. Määritelmä eroaa hieman suomalaisesta Käypä hoito määritelmästä, jossa lähtökohtana on osoitettava eriteretentio sivuontelossa ja bakteeri-infektion kliiniset oireet.
Taudin etiologisia tekijöitä ovat rakenteelliset poikkeavuudet, bakteerit, refluxtauti (lapset), värekarvatoiminnan häiriö, sienet, ympäristötekijät, allergia ja geenit.
Diagnoosi perustuu anamneesiin, nenäendoskopiaan, allergioiden selvittelyyn ja TT-kuvantamiseen. Joskus voidaan tehdä sytologisia tai bakterologisia selvittelyjä. Natiivin NSO-röntgentutkimuksen esitelmöitsijä sanoi olevan liian epäluotettavan ja kaikututkimusta hän ei edes maininnut.
Akuutin rinosinusiitin hoitoon sopii Kalogjeran mukaan 10-12 vuorokauden antibioottihoito mutta vähintään yhtä hyvän tuloksen antaa paikallissteroidi (Dolor 2001) tai jopa kolmen vuorokauden peroraalinen kortikosteroidi (Klossek 2003). Decongestanteista ei ole apua. Potilas kuuluu sairaalahoitoon jos kipu tai turvotus lisääntyy, esiintyy orbitakomplikaation merkit tai keskushermostokomplikaatioon viittaavia oireita. Voi olla, että poskiontelotulehduksen hoitokäytännöt muuttuvat Suomessakin vähitellen vähemmän antibiootteja suosiviksi pääpainon siirtyessä anti-inflammatoorisiin hoitokeinoihin.
Krooninen rinosinusitis oireilee yli kolmen kuukauden ajan. Siihen liittyy selkeä elämänlaadun (HRQL) lasku, joka on samaa luokkaa kuin keskivaikean astman aiheuttama. Endoskooppisella kirurgialla on keskeinen osa hoidossa. Kirurgialla paranee 73 – 97% potilaista mutta myös nenän keittosuolapesut ja jopa hyperosmolaalinen keittosuola ovat eduksi (Rabago 2002). Paikallissteroidit kuuluvat hoitoon. Makrolidiantibiooteilla on todettu anti-inflammatorista vaikutusta ja roxitromysiini 200mg x1 on luennoitsijan mukaan vaikutukseltaan paras. Suzuki (2000) suosittelee kolmen kuukauden hoitoa ja Cervin (2002) vuoden mittaista hoitoa jos kirurgia ei tuo helpotusta oireiluun. Immunomodulaattoreilla, bakteerirokotteilla, leukotrieeniantagonisteilla tai protonipumpun salpaajilla ei ole vaikustusta. Allergiset potilaat hyötyvät antihistamiineista. Krooniseen sinusiittiin sopivat hyvin Yhdysvaltojen ulkoministerin Donald Rumsfeldin kuolemattomat sanat: "There are known knowns. These are the things we know. There are known unknowns. That is to say, there are things that we know we don't know. But there are also unknown unknowns. There are things we don't know we don't know."
Nenäpolypoosin hoito
Professori Bachert pohdiskeli nenäpolypoosin ja kroonisen sinusiitin suhdetta toisiinsa. Onko kumpikin oma sairautensa vai onko nenäpolypoosi osaryhmä kroonisesta sinusiitista. Polypoosin taustalla voi olla allerginen tai non-allerginen nuha, ASA-intoleranssi, astma, kystinen fibroosi, allerginen bronchopulmonaalinen aspergillosis, mykoosi, Churg-Strauss vaskuliitti tai Kartagenerin oireyhtymä.
Polypoosi esiintyy noin 4%:lla populaatiosta ja suurimmalla osalla todetaan vain pienet ja helposti lääkittävät nenäpolyypit. Kirurgista hoitoa tarvitsevat vaikeammasta nenäpolypoosista kärsivät.
Nenän polyyppitaudin
sytokiiniprofiili:
IL-5
Eotaxin
IL-4, IL-13
γ-IFN,
IL-12
IgE
ECP
VCAM-1
Nenäpolyypit kolonisoituvat etenkin astman yhteydessä herkästi Staf.aureuksella. Stafylokokki voi tuottaa superantigeenina toimivia enterotoksiineja. Superantigeenit aiheuttavat massiivisen polyklonaalisen lymfosyyttiaktivaation.
Stafylokokin enterotoksiinien
superantigeenivaikutukset:
T-soluaktivaatio
Antigen precenting cells aktivoituminen
ja lisääntynyt antigeenin uptake
B-solujen immunoglobuliinituotannon
lisääntyminen ja IgE tuotanto
Eosinofiilien aktivaatio ja pidentynyt
hengissäsäilyminen
Epiteelisolukon kemokiinituotanto
Tetrasykliineillla on havaittu in vitro kokeissa inhibitorisia vaikutuksia niin sytokiineihin kuin kemokiineihinkin. Makrolidit vaikuttavat superantigeenien tuotantoon ja niillä on anti-inflammatorista estävää vaikutusta sytokiineihin. Superantigeenit voivat aiheuttaa steroidi-insensitiivisyyttä.
Bachertin esittämä hoitokaavio nenäpolypoosiin:
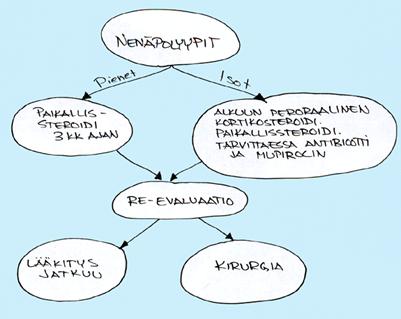
Leikattu polyyppipotilas kuuluu vähintään viiden vuoden postoperatiiviseen seurantaan. Nenäsuihkeena annosteltava paikallissteroidi on tarpeen vähintään vuoden mutta usein jopa loppuelämän ajan. Välittömästi leikkauksen jälkeen kannattaa aloittaa peroraalinen steroidilääkitys, antibiootti ja paikallinen mupirocinlääkitys. Suun kautta annettavat pitkäkestoiset steroidikuurit ovat myöhemminkin usein tarpeelliset. Luuston tiheyden mittaamista ei sovi unohtaa näiltä vaikeahoitoisilta potilailta. Leukotrieeniantagonistilääkitystä (esim. montelukasti) kannattaa kokeilla kuukauden ajan jokaisella potilaalla. Lääkityksestä hyötyy noin kolmannes.
Tulevaisuudessa voidaan odottaa helpotusta polyyppitaudin hoitoon anti-IgE ja anti-IL-5 valmisteista. Antibiooteilla, rokotuksilla ja takrolimusiinilla saattaa olla myös osuutensa tulevaisuuden lääkehoidoissa.
Intranasaalinen suodatin
Tim O’Meara Australiasta esitti vitsikkään mutta samalla ennakkoluulottoman idean siitepölynuhan hoitoon. Yliherkkyysnuhan hoidossa suositellaan alleergeenien vähentämistä mutta se on vaikeaa. Osa potilaista saa lääkehoidosta sivuvaikutuksia ja 50% kokeileekin erilaisia vaihtoehtohoitoja. Woolcock instituutissa on kehitetty sierainaukkoihin asennettava ”filtteri”, joka kerää luennoitsijan mukaan 95% siitepölyhiukkasista. Laitteeseen liittyy pieni hengitysvastuksen lisääntyminen mutta osalla käyttäjistä tätä kompensoi limakalvoturvotuksen väheneminen. Ensimmäiset versiot muistuttivat lähinnä Putte Possun nenää mutta viimeisin tuote on lähes huomaamaton pehmeästä materiaalista valmistettu intranasaalinen laite. Laite ohjaa ilmavirtaa niin, että siitepölypartikkelit tarttuvat adhesiivisiin alueisiin laitteen sisällä ilman liikkuessa vapaasti. Kertakäyttövalmiste pitäisi vaihtaa päivittäin. Luennoitija esitteli ragweedpuistossa tehdyn kaksoissokkokokeen, jossa tuloksena oli 68% väheneminen allergisen nuhan pääoireilussa. Koehenkilöistä 88% ilmoitti olevansa suostuvaisia käyttämään laitetta talonsa lähipiirissä esim. ruohoa leikatessaan mutta vain 20% oli suostuvainen menemään sellainen nenässään esim. bussiin.
Luennoitsija mielestä nenäsuodatin on tehokas ja kehittyvä innovaatio. Sitä voi käyttää testitilanteissa ilman epäpuhtauksien selvittelyyn ja se sopii hyvin erityistilanteisiin (esim. golfkentällä käytettäväksi).
Kuvassa toimintaperiaate:
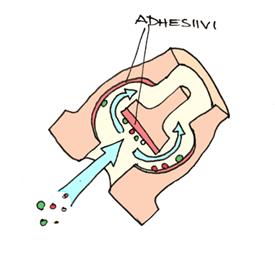
Lisää tietoa laitteestä löytyy osoitteesta: http://www.inhalix.com.au/prevention.htm
Intranasaalinen valohoito
Tri Kemeri Unkarista esitteli toisen kekseliään ja yllättävän allergisen nuhan hoitomuodon. Hän kertoi, että dermatologiassa käytetään paljon valohoitoja. UV-valolla on iholla immonosupressiivinen vaikutus. Unkarilainen työryhmä aloitti v. 2001 kokeilun valon mahdollisista vaikutuksista limakalvon allergiaoireisiin. Tärkeimpinä ongelmina oli löytää oikea valon aallonpituus, selvittää voiko hoito vaikuttaa prick-testeihin ja varmistua hoidon turvallisuudesta. Kokeilun ulkopuolelle suljettiin polyyppipotilaat.
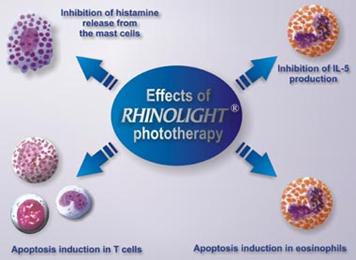
Parhaaksi valoksi valikoitui UV/näkyvän valon seos, jonka aallonpituudet ovat 310-650 nm. Näkyvän valon osuus on suurin (84%), UVA kohtalainen ja UVB niukka (2%). Hoitoa annetaan valottamalla nenän limakalvoja tavallisimmin kolmasti viikossa kolmen viikon ajan. Hoidon seurauksena kutina, aivastelu ja vetistäminen vähenevät mutta tukkoisuusoire ei muutu. Sivuvaikutuksena on limakalvojen kuivuutta, joka on helpotettavissa esim A-vitamiinitipoin. Valohoito estää mast solujen histamiinin vapauttamista ja aiheuttaa eosinofiilien sekä T-solujen apoptoosia. Prick-testien vaste alenee hoidon jälkeen. ECP ja eosinofiilien määrä laskevat. IL-5 laskee jonkin verran, IL-10 nousee ja IL-4 pysyy muuttumattomana. Laitteen tehoa on tutkittu plasebokontrolloiduilla kokeilla. Lisää tietoa aiheesta: http://www.rhinolight.hu/en/manual.php
Autoliikkeissä on tunnetusti annettu jo pitkään “valohoitoja”. Onko käytäntö tulossa myös korvalääkärin vastaanotolle?
Onko virusperäistä rinosinusiittia olemassa?
Espanialainen Joaquim Mullot vastasi asettamaansa kysymykseen kertoen, että 87%:lla nuhapotilaista on nestevaakapinta poskionteloissa (Turner -92). Eritteen resoluutio tapahtuu spontaanisti ilman hoitotoimia. Populaatiosta 5 – 30 %:lla on subkliininen rhinovirusinfektio (Dick).
Tavallisessa nuhassa (common cold) virusinokulaation jälkeen oireilu alkaa hyvin nopeasti, alle vuorokauden kuluttua. Influenssassa oireilu alkaa vasta keskimäärin kuuden vuorokauden kuluttua inokulaatiosta. Virusinfektio aiheuttaa oireita ja löydöksiä mutta erityisiä hoitotoimenpiteitä ei tarvita. Antibiooteista ei ole hyötyä. Intranasaaliset kortikosteroidit eivät vähennä oireita, eivät nopeuta paranemista mutta eivät myöskään lisää komplikaatioita (Qvarnberg). Analgeetit auttavat kurkkukipuun. Antihistamiineista tai sinkkivalmisteista ei ole apua. Tavalliseen virusnuhaan ei ole ennaltaehkäiseviä keinoja. Influenssan aiheuttamaa rinosinusiittia voi ennaltaehkäistä rokotteilla ja hoitaa antivairaalilääkityksellä.
Yleensä akuutti rinosinusitis johtuu akuutista virusinfektiosta. Kliinisesti on vaikea erotella bakteerin aiheuttamaa sairautta virusperäisestä. Röntgentutkimukset eivät sovellu rutiinidiagnostiikkaan. Yleensä tauti paranee ilman antibioottitautia.
Tuottavatko sienet polyyppeja?
Wytske Fokkens Alankomaista piti loistavan esityksen sivuonteloiden sienisairauksista. Hän kertoi nenän polyyppeihiin vaikuttavien tekijöiden olevan geenit, limakalvoinflammatio (allergia, bakteerit, sienet, virus) sekä autonominen dysbalanssi.
Sivuonteloiden sieni-infektiot voivat olla:
-akuutti invasiivinen (immuunipuutospotilaat)
-krooninen invasiivinen
-mycetoma
-allerginen sienisinusiitti
Perusasiat sienisinusiitista ja erityisesti allergisesta sienisinusiitista löytyvät ”korvalääkärin kotisivuilta”: http://personal.fimnet.fi/laakari/hannu.tapiovaara/allerginen_sienisinuiitti.htm
Viimeisimpänä tietona voidaan kertoa Mayo klinikan Ponikaun ilmoittaneen v. 2000, että 96%:lla kroonisen rinosinusiitin potilaista löytyy sieniä nenän limasta. Vähän myöhemmin Stammberger ilmoitti, että 91%:lla niin terveistä kuin sairaistakin löytyy sieni nenästä.
Ponikau vastasi 2003 todenneensa eosinofiilien liikkuvan limaa kohti. Joku limassa houkuttaa eosinofiileja mutta onko se sieni? Ponikau hoiti kroonisen rinosinusiitin potilaita amfoterisin B lavaatioilla ja ilmoitti 75%:n hyötyneen hoidosta. Kokeessa ei ollut kuitenkaan plasebokontrollia. Väittely ja tutkimustyö tuntuvat jatkuvan. Maailmalla uskotaan, että allerginen sienisinusiitti on yksi mahdollinen tekijä polyyppitaudin patogeneesissa. Tässäkin tutkimuksella on iso sarka kynnettävänään.
Yksi maalauksista ei ole aito van Gogh
Kiihdyttääkö allergia bakteeri-infektiota?
Fuad Baroody U.S. kertoi, että 31 miljoonaa ihmistä Yhdysvalloissa kärsii kroonisesta rinosinusiitista. Taudin patogeneesi on vielä avoin mutta allergikot ovat taudille alttiita. Akuutissa sinusiitissa allergiataipumus on usein mukana (Savolainen -92). Allergikoista 50%:lla on poikkeava sivuonteloiden röntgenlöydös. 60% kroonista sinusiittia sairastavista potilaista on allergikkoja.
Tutkimusta vaikeuttaa allergiatestien epäluotettavuus ja myös se, että nenän ja sivuonteloiden limakalvo on erilaista. Lavaatioissa antigeenia ei löydy poskionteloista vaikka nenästä löytyisikin. Eläinkokeissa nenäallergisilla hiirillä sinusinfiltraatit ovat terveitä runsaammat. Lymfosyyttipuutoshiirten tauti kestää yli 21 vrk. mutta kun niille annetaan lymfosyytteja saadaan taudin kesto normaaliksi.
Epidemiologisten tutkimusten perusteella kysymykseen voidaan vastata: Kyllä. Allergian sinusiittiin vaikuttava mekanismi on kuitenkin avoin mutta ilmeisesti yhteydessä lymfosyytteihin ja Th1/Th2 inbalanssiin.
Kuusankoskella 22.6.2004
Hannu Tapiovaara


