
6. ENDOSKOOPPISEN
SINUSKIRURGIAN
KURSSI 2007
Tampere 29. – 31.8.2007
Nyt järjestettiin Tampereella jo kuudes endoskooppisen sinuskirurgian kurssi. Kummallista, että en ole aikaisemmin edes kuullutkaan näistä kursseista! Jos aikaisemmat kurssit ovat olleet yhtä innostavia kuin tämä, tunnen jääneeni paitsi paljosta hyvästä tiedosta. Hienoa oli kuitenkin olla nyt mukana. Paikalla oli Suomen nenäkirurgien ykkösketju ja ulkomaisena vierailijana David Kennedy. Kaikista asioista nenägurut eivät olleet yksimielisiä. Monesta luennosta jaettiin osallistujille luentorunko. Kurssiin liittyi kadaaveriharjoitukset ja hienot leikkausdemonstraatiot. Tilaisuuden järjestivät yhteistyössä Consociatio Rhinologica Fennica, Suomen Otolaryngologiyhdistys, TAYS, Tampereen yliopisto ja Suomen Terveystalo.
Elina Toskala-Hannikainen
Sinuiitin diagnostiikan osuvuus
Sinuiitilla tarkoitetaan infektiota ja eriteretentiota sivuonteloissa.
Lapsilla esiintyy vuosittain 6-8 nuhakuumetta ja aikuisillakin 2-3. Näistä 2 % johtaa märkäiseen sinuiittiin. Eritteen retention syynä on virusinfektion aiheuttama ostiumin ahtautuminen, värekarvatoiminnan häiriintyminen, ontelon kaasunvaihdon häiriö ja limakerroksen muutokset. Termiä rinosinuiitti käytetään koska koko alueen limakalvo on tulehtunut.
Akuutin sinuiitin anamneesin kesto on alle 3-4 viikkoa. Yleisoireena voi olla sairauden tunne, yskä ja kuumeilu. Paikallisoireena on nuha, kipu keskikasvojen alueella sekä paino-, purenta- ja tärinäarkuus. Potilas voi valittaa liman valumista nieluun, tubatoiminnan häiriön aiheuttamia korvaoireita ja alempien hengitysteiden ärsytysoireita.
Diagnostiikan ”Golden Standard” perustuu punktiolla tai aspiraatiolla saatuun eritteen bakteeriviljelyyn.
NSO-rtg tutkimusta käytetään yleisesti diagnostiikassa. Tutkimuksen ongelmana on erotusdiagnostiikka. Flunssapotilaista 50 %:lla näkyy muutoksia ja toisaalta oireettomista lapsista 4 – 21 %:lla on löydöksiä. Tutkimuksessa löytyvän nestevaakapinnan spesifisyys on 80 – 100 %, mutta sensitiivisyys 60 %.
UÄ-tutkimus on osaavissa käsissä lähes yhtä luotettava kuin NSO-rtg. Toisaalta ilman riittävää koulutusta tutkimuksen osuvuus on arvauksen luokkaa (sensitiivisyys 61 % ja spesifisyys 53 %). Ultraäänitutkimus sopii vain akuutin sinuiitin diagnostiikkaan. Kroonisessa taudissa sen antama informaatio on epäluotettavaa.
Kliinisessä tutkimuksessa keskikäytävän märkäerite on tyypillinen löydös. Kliininen tutkimus on kuitenkin epäluotettava vaikka sen tekisi kokenut erikoislääkäri. PNEF (nenä-PEF) on halpa ja lupaava menetelmä diagnostiikkaan.
Noin yhdessä prosentissa akuuttiin sinuiittiin liittyy komplikaatio. Infektion leviämistienä ovat usein laskimot. Orbitakomplikaatio syntyy tavallisimmin otsa- tai seulalokerostosta. Tärkeimpänä oireena ovat paikallinen kipu silmän seudussa, luomiturvotus, silmän liikkeiden rajoittuneisuus, kaksoiskuvat ja silmän siirtyminen sivulle tai eteenpäin.
Krooninen sinuiitti on kestänyt yli 12 viikkoa hoidosta huolimatta oireisena. Kroonisessa sinuiitissa bakteerien osuus on epäselvempi kuin akuutissa. EPOS erottelee kroonisen rinosinuiitin (CRS) ilman polyyppeja ja polyyppien kanssa esiintyvään muotoon. Amerikan konsensuskokous päätyi hieman erilaiseen luokitteluun. Se perustuu polyyppien läsnäoloon, eosinofiilien tai muiden tulehduksellisten tekijöiden osoittamiseen sekä sivuonteloeritteen sienirihmastoihin. Luokittelu on tarkoitettu ensisijaisesti tutkimuskäyttöön ja kliinikoille suositellaan EPOS-tyyppistä luokittelua.
Kliininen diagnoosi voi olla vaikea. Niistä potilaista, joilla löytyi kuvantamalla CRS, vain 41 %:lla näkyi rinoskopiassa turvotusta tai eritettä. TT-kuvaus selvittää rakennetta ja patologian levinneisyyttä mutta ei ole kuitenkaan ensimmäisen vaiheen tutkimus.

Prasun Dastidar
Kuvantamismenetelmät sinuiitin diagnostiikassa
Perinteisenä NSO-rtg kuvauksena on ollut 1-3 kuvan sarja. Sarjaan on kuulunut suora etukuva (Caldwell-Luc), kuutamokuva (Waters) ja sivukuva. Lapsilta on tavallisesti tutkittu vain kuutamokuva. Perinteisen natiivikuvauksen ongelmana on huono osuvuus ja säderasitus. Säderasitus on liian iso jos kuvauksia on neljästi vuodessa. Tutkimuksen spesifisyys on korkea mutta sensitiivisyys matala.
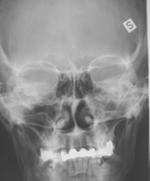
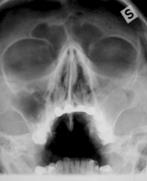

Natiivikuvat: Suora etukuva (Caldwell-Luc), Kuutamokuva (Waters) ja sivukuva
Ultraäänitutkimuksiin ei liity säderasitusta ja ne tekee tavallisesti korvalääkäri. Tutkimus toimii osaavissa käsissä akuutin sivuontelotulehduksen diagnostiikassa mutta ei sovellu kroonisen sinuiitin tai leikkauksen jälkitilan selvittelyyn.
Tietokonetomografiassa on tapahtunut huomattavaa teknistä kehitystä. Monileike-TT (MDCT) on nopea toteuttaa. Aikaa kuvaukseen kuluu vain pari minuuttia. Kuvaus tehdään tavallisesti aksiaalisuunnassa ja muodostetaan sitten laskennallisesti koronaarirekonstruktiot ja tarvittaessa sagittaalirekonstruktiotkin. Tavallisen kuvauksen sädeannos on 60 mAs. Nyt uusissa matala-annos laitteissa (LDCT) sädeannos on saatu pudotettua kuudesosaan ja se vastaa tavallista NSO-rtg:a. Tietokonetomografia mahdollistaa rekonstruktiokuvat. Sitä voidaan käyttää leikkausnavigointilaitteiston kanssa. Nopeat laitteet mahdollistavat angiografiat esim. tuumoriselvittelyissä. LDCT tulee syrjäyttämään natiivikuvat.
Uusi innovaatio on myös mikro-TT, jonka ongelmana toistaiseksi on pieni kartiomainen kuvantamisala. Laitteisto on pieni ja mahtuu jopa vastaanottotilaan. Kuvien resoluutio on erinomainen. Sivuonteloiden selvittelyssä mikro-TT soveltuu toistaiseksi erityisesti hammasperäisen sivuontelotulehduksen tutkimuksiin. Odotettavissa on myös käyttöä korvan kuvantamisessa.
TT-kuvaus mahdollistaa virtuaaliset simulaattorit leikkausharjoitteluun ja myös virtuaalisen endoskopian. Pieniä TT-laitteita voidaan käyttää myös intraoperatiivisesti yhdessä navigaatiolaitteiden kanssa.
MRI-kuvaus ei kuulu sivuontelotulehduksen perusselvityksiin mutta sillä on käyttöä tuumoreiden, sivuontelotulehduksen komplikaatioiden ja myös sienisinuiitin selvittelyssä. MRI kuvat voidaan yhdistää tietokonekuviin fuusiokuviksi. Silloin saadaan parempaa informaatiota myös luurakenteista.
Maija Hytönen
Sinuskirurgian indikaatiot ja preoperatiiviset tutkimukset
Absoluuttiset leikkausindikaatiot:
Bilateraalinen totaalinen obstruktiivinen polypoosi ja panrinosinuiitti
Sinuiitin komplikaatiot (orbita, aivoabskessi, meningiitti)
Krooninen sinuiitti ja mukosele tai mukopyosele
Invasiivinen tai allerginen sienisinuiitti
Tuumoriepäilyn vahvistaminen tai tuumorin hoito
CSF–vuoto
Suhteelliset leikkausindikaatiot:
Lääkehoitoon reagoimaton krooninen sinuiitti
Toistuvat äkilliset sinuiitit
Krooninen sinuiitti, jossa on pahenemisjaksoja
Sivuontelotulehduksen hoidon suuntaviivoja löytyy Käypä hoito ohjeista ja EPOS yhteenvedosta. Sosiaali- ja terveysministeriön ohjeessa kiireettömän hoidon perusteista erikoislääkärille jätetään varsin vapaat kädet. Ohjeista huolimatta kroonisen rinosinuiitin määrittely ja luokittelu ovat edelleenkin kiistanalaiset. Tärkeimpinä oireina ovat: Nenän tukkoisuus, nenäeritys, päänsärky, kasvosärky, keskikasvojen alueen paineentunne ja hajuaistin häiriö. Muina oireina voi olla halitoosi, yskä ja lämmönnousu.
Meillä Suomessa poskiontelon punktio on edelleen osa sivuontelotulehduksen tutkimuksia ja hoitoa. Englantilainen rinologiguru Valery Lund kertoo, että hän ei edes muista milloin Britanniassa olisi tehty punktio.
Kuvantamistutkimuksista TT on paras mutta se ei ole ensivaiheen tutkimus. Oireettomista potilaista jopa 43 %:lla on nähtävissä patologiaa TT-kuvissa. Kuvantamisen löydökset korreloivat huonosti oireiluun. EPOS-ohjeessa kuvantamista suositellaan vasta myöhäisvaiheen tutkimukseksi. Usein voidaan ajatella, että leikkauspäätös tehdään oireilun, lääkekokeilun ja tähystystutkimusten jälkeen. TT-tutkimus toimii merikorttina leikkausta varten kun leikkauspäätös on tehty. CRS reagoi useimmiten lääkehoitoon ja kirurgia pitäisi varata vain niille potilaille, joille kolmen kuukauden lääkehoito ei tarjoa apua. Lääkehoidon teho kannattaa kontrolloida. On hyvä muistaa, että kirurgiaa ei voi tehdä kokeiluluonteisena hoitona. Se johtaa aina pysyviin muutoksiin rakenteissa. Kirurgia ei muuta limakalvojen ominaisuuksia ja tuntuukin siltä, että pyrimme hoitamaan leikkaamalla sellaista, mitä emme osaa muilla keinoilla hoitaa.
Mikä sitten on alakäytäväantrostomian asema nyt? Se saattaa olla perusteltu:
Lasten sinuiitin ensimmäisenä leikkaushoitona
Kun keskikäytäväantrostomia on teknisesti ongelmallinen esim. hypoplastisen poskiontelon tilanteessa.
Kun keskikäytäväantrostomia arpeutuu toistuvasti kiinni.
Poskiontelokystan poistossa tai biopsian yhteydessä.
Yhdistettynä FESS:iin kun tarvitaan lisäventilaatiota esim. sienisinuiitin hoidossa.
Entä Caldwell-Luc leikkaus? Kystinen fibroosi ja immuunipuutos (AIDS) saattavat olla tilanteita, joissa radikaalileikkaus on edelleen aiheellinen.
Markus Rautiainen
Kroonisen sinuiitin konservatiivinen hoito
Markuksen esitys oli mielenkiintoinen. Hänen esityksensä saattoi vaikuttaa kiusallisen kyyniseltä mutta se osoitti selkeästi kuinka huonosti ymmärrämme kroonisen sinuiitin luonnetta. Esityksessä syntyi itsensä kumoava paradoksi. CRS ei ole ensisijaisesti infektiotauti. Ongelmana on inflammaatio. Sairaus liittyy allergiaan, ympäristötekijöihin ja lapsilla myös GER:iin. Sen aiheuttajana ei tavallisesti ole rakenteellinen poikkeavuus nenässä tai sivuonteloissa. Aikaisemmat tutkimukset ovat osoittaneet, että kirurgia ei paranna poskionteloiden puhdistumaa. Johtopäätöksenä on, että kirurginen hoito ei ole ensisijainen hoito.
Antibiootit
Makrolideilla ja tetrasykliineilla on bakterostaattisen vaikutuksensa lisäksi myös anti-inflammatorista vaikutusta, jota pyritään hyödyntämään 3 – 6 kuukauden mittaisina jaksoina CRS:n hoidossa. Käytännön mielikuvaksi on tullut, että lääkityksen teho ei ole hyvä. Se on ”epätoivoisen lääkärin lisäase”.
Sinuskirurgian yhteydessä aktiivista infektiota voi rauhoittaa antibiootein. Leikkauksen jälkeen antibiootti kannattaa aloittaa herkästi mutta antibiootti ei ole rutiinilääke.
Kortikosteroidit
Kortikosteroidit lyhentävät eosinofiilien elinikää ja pidentävät neutrofiilien elinikää. Ne vähentävät postoperatiivista inflammaatiota. Kroonisen sinuiitin hoidossa näyttö niiden tehosta on melko vaatimaton. Sen sijaan paikallissteroideista näyttäisi olevan hyötyä akuutin sinuiitin tukihoitona.
CRS:n hoidossa kortikosteroideja kannattaa aina kokeilla mutta jos hoidon teho on huono, siihen ei pidä takertua.
Leukotrieeniantagonistit (Montelukasti ja zafirlukasti) ja antihistamiinit
Näyttöä tehosta CRS:n hoidossa ei ole.
Nenän keittosuolahuuhtelut
Osa potilaista tuntee hyötyvänsä hoidosta mutta tutkimusnäyttöä ei ole. Hoitoa voi suositella erityisesti leikkauksen jälkeen.
Johtopäätöksenä on: Lääkehoidon teho on huono ja tieteellinen näyttö kiistanalainen. Kroonisen sinuiitin ensisijainen hoito on kirurgia! Kirurgisen hoidon tulokset ovat hyvät. Tukena voi käyttää paikallisia kortikosteroideja, lavaatioita ja pitkiä antibioottikuureja.

Juha Seppä
Endonasaalinen DCR; tekniikka ja leikkaustulokset
DCR:aa ( dakryokystorinostomia) käytetään sakkaalisten ja postsakkaalisten obstruktioiden hoitoon ja tavoitteena on saada uudelleenluotua kyynelnesteen virtaaminen nenään. Presakkaalisiin stenooseihin DCR ei tuo helpotusta. Presakkaalinen stenoosi pitää ennen leikkausta poissulkea sondeeraamalla, keittosuolahuuhtelulla, fluoreskiinilla tai kuvanatmiskeinoin.
Endonasaalisen leikkauksen esitteli ensimmäisen kerran Caldwell jo v. 1893 mutta jäykkien tähystimien kehitys on varsinaisesti mahdollistanut toimenpiteen. Ulkoiseen tekniikkaan verrattuna hoitotulokset ovat endoskooppisessa leikkauksessa aavistuksen huonommat mutta tähystystekniikkaan liittyy myös etuja.
Tavallisimmin toimenpide tehdään paikallispuudutuksessa FESS-tekniikkaa käyttäen. Kyynelpisteen kautta viety valosondi helpottaa paikantamista nenän puolella. Pehmytkudos poistetaan ja luuseinämään porataan aukko timanttiteräshaverilla. Kyynelpussi avataan mahdollisimman väljästi. Kyynelpussin paljastamiseen ja aukaisuun voidaan käyttää myös YAG-laseria tai ultraäänikärkeä. Aukaisu on mahdollista tehdä laseravusteisesti myös kanalikkelin kautta. Stenttauksen tarve on kyseenalainen. Silikoniputket saattavat lisätä granulointia. Jälkihoitoon sopivat kahden viikon ajaksi steroidi-kloramfenoli-silmätipat. Systeemiantibioottia ei rutiinisti tarvita ellei kyynelpussi ole märkäinen. Nenän keittosuolahuuhteluista on hyötyä jälkihoidossa. Mitomycin C saattaa parantaa revisioleikkausten hoitotulosta. Primaarileikkauksen onnistuminen on suhteessa kirurgin kokemukseen ja tavallisesti onnistumisprosentti on 84 %.
Jura Numminen
Transnasaalinen orbita- ja opticusdekompressio
Orbitadekompression indikaationa ovat Gravesin taudin oftalmopatia sekä traumaattinen optikusneuropatia.
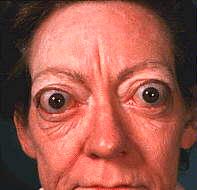 Gravesin
tauti on tavallisin hypertyreoidismin muoto ja se syntyy autoimmuunisairautena.
Noin puolella potilaista esiintyy silmäoireita mutta vain 5 % potilaista
tarvitsee hoitoa silmäoireiden vuoksi. Hoidon tarvetta aiheuttaa alentunut
silmän liikkuvuus, lisääntynyt keratiitin riski, optikusneuropatia tai
kosmeettinen haitta. Gravesin tautiin liittyvä leikkaushoitoa vaativa
oftalmopatia on harvinainen. Orbitan kudosmassa kasvaa ödeeman ja
inflammatorisen lihasten laajentumisen vuoksi. Gravesin oftalmopatiaa hoidetaan
korkea-annoksisilla kortikosteroideilla mutta tauti pyrkii etenemään kun
lääkitys lopetetaan. Konservatiivisen hoidon epäonnistuminen tai uhkaava
näönmenetys antavat aiheen leikkaushoitoon.
Gravesin
tauti on tavallisin hypertyreoidismin muoto ja se syntyy autoimmuunisairautena.
Noin puolella potilaista esiintyy silmäoireita mutta vain 5 % potilaista
tarvitsee hoitoa silmäoireiden vuoksi. Hoidon tarvetta aiheuttaa alentunut
silmän liikkuvuus, lisääntynyt keratiitin riski, optikusneuropatia tai
kosmeettinen haitta. Gravesin tautiin liittyvä leikkaushoitoa vaativa
oftalmopatia on harvinainen. Orbitan kudosmassa kasvaa ödeeman ja
inflammatorisen lihasten laajentumisen vuoksi. Gravesin oftalmopatiaa hoidetaan
korkea-annoksisilla kortikosteroideilla mutta tauti pyrkii etenemään kun
lääkitys lopetetaan. Konservatiivisen hoidon epäonnistuminen tai uhkaava
näönmenetys antavat aiheen leikkaushoitoon.
Traumaattinen optikusneuropatia liittyy tylppään silmäkuopan ylämargon alueen vammaan ja sellaisen arvioidaan esiintyvän 0,7 – 5 %:lla keskikasvovammapotilaista. Patogeneesi on huonosti ymmärretty. Ilmeisesti vammaenergia aiheuttaa hermon kontuusion, iskemian ja ödeeman. Hermokanavassa turvotus voi johtaa hermovaurioon.
Orbitadekompression vaiheet:
Täydellinen unkinektomia, keskikäytäväantrostomia taakse asti
Seulalokeroston avaaminen taakse ja kallonpohjaan saakka säästäen vielä lamina papyricea.
Lamina papyricean poisto periosteum säästäen
Orbitan pohjan mediaaliosa resekoidaan N. infraorbitalikseen saakka. Mediaalikulmaan voi jättää luusillan diplopiaa vähentämään.
Periorbita avataan takaa eteenpäin lukuisin viilloin. Orbitan rasva työntyy onteloon.
Leikkaustulosta on pyritty parantamaan poistamalla rasvaa orbitasta myös yläluomen kautta ja lateraalisen orbitan seinämän poistolla. Postoperatiivisesti ei tarvita tamponaatiota. Niistämiskielto on aiheen kahden viikon ajaksi.
Tärkeimpinä komplikaatioina ovat diplopia, näönmenetys, liquorvuoto, kyyneltievauriot ja mukosele. Diplopiaa esiintyy 40 %:lla leikatuista potilaista ja eksoftalmukseen saadaan 3,0 – 4,7 mm:n helpotus. Näkökyky paranee yli 80 %:lla potilaista.
Optikus dekompressioleikkauksella pyritään helpottamaan hermon intrakanalikulaarista (16 mm) kompressiota, jonka syynä voi olla trauma, malignooma, hemangiooma, sarkoidoosi tai mukosele.
Validoituja indikaatioita ei ole luotu ja leikkauspäätös jää lääkärin itsenäisesti tehtäväksi. Leikkaushoitoa voi harkita kun potilaalla on vammamekanismiltaan oikea trauma, alentunut näkökyky ja kortikosteroidihoito ei ole auttanut 24 -48 tunnissa. Leikkausvaihtoehtoina tulevat kyseeseen optikusdekompressio ja yhdistetty optikuksen ja orbitan dekompressioleikkaus. Navigaattorilaitteesta on apua leikkauksessa ja pyrkimyksenä on paljastaa hermo 10 – 15 mm matkalta. Hermon perineumin aukaisua voi harkita jos potilas aistii silmällään valoa mutta ei muuta. Hoitotulokset ovat rohkaisevat.
Olli Tahkokallio
Pediatrinen FESS
Lasten FESS-leikkausten määrä tuntuu viime vuosina pienentyneen. Leikkausindikaatiot ovat ehkä tarkentuneet ja kiristyneet mutta muitakin syitä saattaa olla. Lasten FESS leikkauksen absoluuttiset indikaatiot
Mukoviskidoosiin liittyvän nenäpolypoosin aiheuttama nenän tukkoisuus
Orbita absessi
Intrakraniaaliset komplikaatiot
Antrokoanaalipolyyppi
Mukosele tai mukopyosele
Sienisinuiitti
Mahdollisena indikaationa on lisäksi toistuvasti akutisoituva krooninen rinosinuiitti, joka ei rauhoitu optimaalisellakaan lääkehoidolla.
Hypoplastinen, varjostunut poskiontelo löytyy luennoitsijan arvion mukaan 15 %:ssa sinuiittiongelman vuoksi tehdyistä lasten TT-kuvista. 80 % näistä on unilateraalisia ja tavallisimmin oikealla esiintyviä. Ollin mielestä FES on erinomainen leikkaustekniikka näiden hoitoon. Hän ei ole halukas suosittamaan alakäytäväantrostomiaa. Alakäytäväantrostomiaan saattaa liittyä kulmahampaan vaurio, joka realisoituu vasta vuosia myöhemmin. Alakäytäväantrostomian vaikuttavuus on kyseenalaistettu.
Lapsen tukkoisen nenän taustalla voi joskus olla rakenteellisia poikkeavuuksia. Tällaisia tekijöitä ovat esim. kookas concha media bullosa tai esimerkiksi kookkaiden poskionteloiden mediaaliseinämien työntyminen lähelle septumia. Leikkaushoito voi olla hyvä vaihtoehto.
Lasten kroonisen sinuiitin hoidossa FESS-leikkaustulos oli meta-analyysissa positiivinen 88 – 92 %:ssa. Leikkaus on turvallinen ja tehokas hoito silloin kun lääkehoidosta ei ole apua.
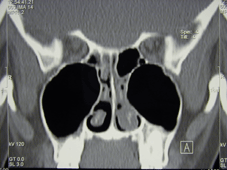
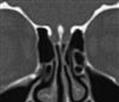
Takaosastaan ahdas nenä,
mediaalisuuntaan työntyvät poskiontelot
Kuva: Kuusankosken aluesairaala
Lasten FESS-leikkaus on parasta tehdä käyttäen 0° ja 30°, 4mm optiikoita. Työssä tarvitaan siroja pediatrisia instrumentteja. Shaveriksi sopii 3,5 mm laite. Leikkaus rajoitetaan yleensä keskikäytäväantrostomiaan. Seulalokerostoon on tarvetta puuttua vain erityistilanteissa. Atraumaattinen leikkaustekniikka vähentää ongelmia. Keskikuorikon etupäähän usein ilmaantuva arpikannas ei yleensä aiheuta ongelmia.
Mahdollinen leikkauksen seurauksena ilmaantuva keskikasvoalueen kasvuhäiriö kannattaa pitää mielessä leikkauksen tarvetta punnittaessa. Ennen leikkaushoitoa on syytä kokeilla adenotomiaa ja pitkiä antibioottihoitoja.
Elina Toskala-Hannikainen
Poskiontelon limakalvon toipuminen FESS:n jälkeen

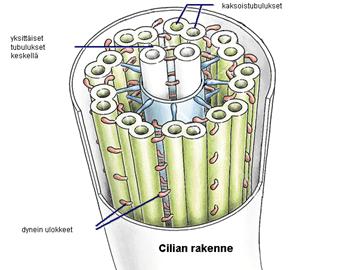
Ciliat ovat hyvin vanha rakenne ja niitä löytyy kaikilta eläinlajeilta. Niitä tarvitaan mm. liikkumiseen, ruokailuun, lisääntymiseen ja hengitysteiden puhtaanapitoon. Ihmissikiölle ciliat ilmaantuvat 4-10 gestaatioviikolla. Kunkin ciliasolun pinnalla on 50 – 300 värekarvaa.
Värekarvan elektronimikroskooppiselle poikkileikkaukselle on tyypillistä mikrotubulusten 9+2 rakenne. Värekarvat liikkuvat kaksivaiheisesti. Ne tekevät nopean iskun eteenpäin ja sen jälkeen hitaan taaksepäin suuntautuvan korjaavan liikkeen. Liikkeet ovat synkronissa toisiinsa niin, että limakalvolle muodostuu limamattoa liikuttava aalto.
Primaarissa geneettisessä cilioiden dyskinesiassa on kyse dyneiiniongelmasta, joka ei korjaudu. Sekundaarinen cilioiden toimintahäiriö liittyy usein infektioon ja on palautuva. Mukociliaaritesti on helpointa toteuttaa kliinisesti sakkariinitestillä. Aseta Hermesetas makeutustabletti keskikuorikolle ja seuraa milloin sen maku tulee potilaan suuhun. Normaalin odotusajan yläraja on 20 – 30 minuuttia. Teknetium merkkiaineen tai väriaineiden käyttäminen on työläämpää. Tarvittaessa biopsia ja elektronimikroskooppitutkimukset antavat lisätietoa.
Elina esitteli oman tutkimustyönsä, jossa selvitettiin FESS leikkauksen vaikutusta kroonisen poskiontelotulehduksen histologiaan ja mukociliaariseen puhdistumaan. Kuuden kuukauden seurannassa leikkaus ei muuttanut clearancea mutta limakalvolla oli nähtävissä korjaantumista histologisesti. Reviisioleikkausten kanssa ei pidä siis kiirehtiä.

Tapio Pirilä
Navigaattorikirurgia
FESS leikkausta voi vaikeuttaa:
huonot maamerkit esim. aikaisemman kirurgian jäljiltä
paha polypoosi
otsaonteloon kohdistuva leikkaus
verenvuoto
vaikea anatomia ( Kuhnin luokittelulla kuvataan etuethmoidien rakennetta, joka vaikuttaa otsaonteloon kohdistuviin leikkauksiin. Kerosin luokittelulla kuvataan olfaktorisen fossan korkeutta kallonpohjaan verrattuna.)

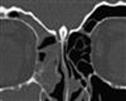
Keros’ luokittelu: Tyyppi I olfaktorisen kuopan syvyys on 1-3 mm ja ethmoidin katto on lähes samassa tasossa kuin lamina cribriforme, tyyppi II olfaktorisen kuopan syvyys on 4-7mm. Tyyppi III se on 8 – 16 mm.
Arteria ethmoidalis anterior voi sijaita niin, että se vaikeuttaa kirurgiaa. Suoni kannattaa oppia identifioimaan TT-kuvista.
Leikkausnavigaattori näyttää instrumentin kärjen sijainnin kolmesta eri suunnasta (koronaari, aksiaali ja sivusuunta). Laitteen tarkkuus on parin mm:n luokkaa. Tarkkuus on riittävä sivuontelokirurgiaan. Navigointia varten tarvitaan ennen leikkausta otetut TT-kuvat, jotka toimivat työskentelykarttana. Leikkauksen aikana ei kuvata uusia leikkeitä. Leikkauksen alussa tehdään kasvorekisteröinti laserlaitteella tai koettimen pintasivelyllä. Vaihtoehtoisesti voidaan käyttää fiduciaaleja l. iholle kiinnitettäviä maamerkkejä. Pään ympärille kiinnitetään panta, jossa on optiset tunnistepallot. Myös instrumenteissa on tunnistepallot. Navigaattorilaite tunnistaa instrumentin joko optisesti tai elektromagneettisesti. Oulussa käytetään optisesti toimivaa Stealth Station Treon plus® laitteistoa. Laitteisto on käytössä erityisesti otsantelokirurgiassa ja kallonpohjan alueelle kohdistuvissa subtotaaliethmoidektomioissa. Navigaatiolaitteiston hinta on noin 100 000 €.

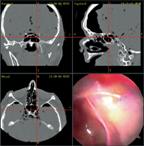
Navigaattorilaitteisiin on saatavissa erilaisia tietokone-ohjelmia. Niiden avulla kuviin voidaan preoperatiivisesti merkitä anatomisia rakenteita tai vaikkapa sallittu työskentelyalue. Navigaattori voidaan ohjelmoida sammuttamaan shaverlaite jos se eksyy etukäteen suunnitellun työskentelyalueen ulkopuolelle. Näistä laitteista on enää erittäin lyhyt matka leikkausrobotteihin. Robotti tekee pian sen mitä kirurgi röntgenkuviin piirtää!
Navigaattorilaitteen käyttö on alkuvaiheessa hidasta mutta säännöllinen totuttautuminen helpottaa oppimista. Opettelu kannattaa aloittaa helpoilla leikkauksilla. Laitteeseen ei kuulu kertakäyttöisiä osia joten tiuhakaan käyttö ei aiheuta materiaalikustannuksia. Anatomian osaaminen on tärkeää sillä laite ei varoita esim. tarkkuuden huononemisesta.
Navigaattori lisää leikkausvarmuutta, vähentää kirurgin stressiä ja saattaa parantaa leikkaustuloksia. Navigaattorilaitteen avulla ei pidä yrittää sellaista leikkausta, johon et alkaisi ilman laitetta.
Yhdysvalloissa tehtiin kysely navigaattorilaitteesta 1100 nenäkirurgille. 8 % käytti navigaatiolaitetta aina, 67 % joskus ja 25 % ei koskaan. Olennaisen tärkeänä sitä pidettiin erityisesti otsaontelokirurgiassa, revisioleikkauksissa ja kitaonteloon kohdistuvissa leikkauksissa.
Jukka Antila
Endoskooppisen kirurgian postoperatiivinen hoito
FESS leikkauksen jälkeen ei aina tarvita tamponaatiota. Joskus vuodot ovat käsiteltävissä monopolaarisella diatermialla imupolttokärkeä käyttäen.
Kun tamponaatiota tarvitaan, voidaan käyttää sulamattomia materiaaleja (vaseliiniharsotamponi, Merocel- / Ivalon-tampooni) tai sulavia materiaaleja (Spongostan, Surgicel, MeroGel, Quixil).
Sulamaton tamponatio poistetaan tavallisesti jo ensimmäisenä leikkauksen jälkeisenä päivänä tai viimeistään viikon kuluttua. Sulavissa materiaaleissa on eroja. Niitä voidaan käyttää tamponityynyinä, liukenevina harsotamponeina tai keskikäytävään injisoitavina geelitamponeina. Esityksessä käytiin läpi erilaisten valmisteiden etuja ja ongelmia.
Nenän tamponaatio saattaa lisätä infektioriskiä. Sulavissa materiaaleissa tämä on pienempi kuin sulamattomissa. Pre- tai peroperatiivinen antibiootin kerta-annos saattaa vähentää riskiä. Postoperatiivisen antibioottilääkityksen käytännöt vaihtelevat.
Tamponatioon saattaa liittyä myös toksinen shokki. Ongelmana on Stapylococcus aureus phage I:n kolonisaatio. Bakteeri on useimmiten peräisin potilaan nenän vestibulumista. Toksisen shokin insidenssi kaikessa nenäkirurgiassa on 16,5 / 100 000. Tauti ilmaantuu usein hyvin nopeasti leikkauksen jälkeen, joskus jopa puolessa vuorokaudessa.. Toksisessa shokissa:
Potilas kuumeilee > 38,9°C.
Iholla näkyy usein diffuusi makulaarinen erytrodermia
Potilas on hypotensiivinen. Systolinen paine on <90 mmHg.
Tajunnan taso voi olla alentunut ja potilas desorientoitunut.
Limakalvoilla voi esiintyä turvotusta.
Esiintyy oksentelua ja ripulia
Lihaskipuja, kreatiinikinaasi koholla
Neutrofilia
Hoitona on kaiken vierasmateriaalin poisto nenästä ja sivuonteloista. Suonensisäinen antibioottihoito toteutetaan yleensä tehohoidon yksikössä. Tarvittaessa voidaan joutua myös dialyysihoitoon.
Postoperatiivisten kontrollien tekemisessä on eroja. Tavallisimmin tarkastus tehdään 3 – 7 vuorokauden kuluttua leikkauksesta. Seuraava tarkastus tehdään usein kuukautta myöhemmin ja myöhempien kontrollikäyntien aikataulut tuntuvat vaihtelevan suuresti. Nenän postoperatiiviseen hoitoon kuuluu myös keittosuolapesut. HYKS:ssa on asiaa selvitelty ja päädytty käyttämään heti leikkauksen jälkeen hanavedestä ilman keittämistä valmistettavaa fysiologista suolaliuosta. Monessa muussa sairaalassa on tapana käyttää steriiliä apteekin suolaliuosta ensimmäisen postoperatiivisen viikon ajan.
Nenähuuhtelu.
Tästä ei pidä ottaa oppia. YouTube
David Kennedy
Challenges in Revision Surgery
Davidin esityksessä hyvät kuvat ja videonpätkät olivat keskeisessä osassa. Referointi on siksi hieman hankalaa.
Revisioleikkaukset ovat haasteellisia. Ennen leikkausta pitää tehdä huolellinen alkuarvio. Kannattaa tarkastaa ennen ensimmäistä leikkausta tehdyt TT-kuvat ja pohtia onko sivuontelotauti todella oireiden syynä.
Selvitä myös onko lääkehoidon tarjoamat mahdollisuudet käytetty. Onko käytössä paikallissteroidi ja nenän huuhtelut? Onko kokeiltu asianmukaiset antibioottilääkitykset ja oraaliset steroidit?
Joskus on syytä selvittää, ettei sittenkin ole kyse granulomatoottisesta taudista tai vaskuliitista. Aikaisemmat leikkauskertomukset on syytä käydä lävitse kriittisesti lukien. Potilaan on syytä lopettaa tupakointi. Tupakka huonontaa kirurgian onnistumisen mahdollisuuksia.
Endoskooppia ja TT-kuvausta käyttäen arvioidaan edellisen kirurgian jälkeistä anatomiaa.
TT-kuvauksessa koronaarileikkeet ovat tärkeimmät. Aksiaalikuvista saa lisäselvitystä frontal recessista ja kitaontelosta. Sivukuvalla on käyttöä erityisesti frontal recessin selvittelyssä. TT-kuvia kannattaa skrollata tietokoneen näytöllä ja keskittyä yhteen alueeseen kerrallaan. Tärkeää on kiinnittää huomiota olfaktorisen kuopan syvyyteen (Keros) ja identifioida neurovaskulaarinen kimppu orbitan ylädiaalinurkan seudusta.
Endoskooppitutkimuksessa tarkastetaan: keskikuorikoiden tila, onko edellisessä leikkauksessa jäänyt proc. uncinatiuksen osa jäljelle, poskiontelon ostiumin avoimmuus, identifioituuko yhteys otsaonteloon, millainen on orbitan mediaaliseinämä, näkyykö kallonpohja ja onko siellä CFS-fisteliin viittaavaa.
Ennen revisioleikkausta hoidetaan infektio mahdollisimman hyvin antibiootein. NSAID-lääkitys saattaa lisätä vuotoa ja on siksi syytä lopettaa.
Leikkauksen puudutusvaikutusta voidaan parantaa suun kautta tehtävällä fossa sfenopalatinan injektiolla.
Leikkauksessa kannattaa nenän yläosassa edetä takaa eteenpäin. Shaverlaitteen saalis on hyvä laittaa PAD-tutkimuksiin. Joskus voi löytyä esim. inverttipapillooma polyyppikudoksen seasta. Paljaita luupintoja pitäisi välttää ja yrittää säilyttää mukoperiosteumia. Intraoperatiivinen TT-kuvaus ja navigaatiolaitteisto helpottavat leikkausta.
Jälkikontrolleja tehdään viikoittain kiinnikkeet ja karstat irrotellen. Persistoiva tauti on usein asymptomaattinen ja paikallinen. Jälkihoitoon kuuluvat paikallissteroidit, huuhtelut ja pitkä antibioottikuuri. Makrolidihoito, sieniantibiootit ja suun kautta annettava steroidihoito tulevat nekin tarvittaessa kyseeseen. Huolellinen jälkihoito saattaa parantaa revisioleikkausten tulosta.
Luennon lopussa tuli hieno ja opettava lause rohkaisemaan: ”Tyynellä merellä ei kasva taitavia merimiehiä”

Tove Jansson, Muumipapan urotyöt, 1950
David Kennedy
Tumors and Skull Base Surgery
CFS-vuoto
Liquorvuodon kuvantamisselvityksissä tarvitaan koronaari- ja aksiaalisuuntaiset hienoleike-TT kuvat. Nenästä tippuvasta nesteestä tutkittu beta2-transferriini paljastaa, että kyse on todellakin liquorvuodosta.
Endoskopialeikkauksessa vuotopaikka saatetaan saada näkyviin käyttämällä kaksi tuntia preoperatiivisesti annettua intratekaalista fluoreskiinia. Aineen käytössä on oltava varovainen sillä siihen saattaa liittyä kouristelua ja paralyysia isoilla annoksilla. Tavallisesti käytetty annos on 0,1cc 10% fluoreskiinia laimennettuna 10 cc keittosuolaa. Injektio annetaan hitaasti 5 minuutin aikana.
Fistelin sulku onnistuu parhaiten alhaalta, nenästä käsin. Vuotokohta täytyy preparoida hyvin näkyväksi ja se peitetään vapaalla limakalvosiirteellä. Kookas limakalvosiirre saadaan parhaiten septumin vastakkaiselta puolelta. Apuna käytetään kudosliimaa. Jos aukko on kovin iso (halkaisija yli 6 mm), kannattaa käyttää luu-rustosiirrettä. Siirre peitetään Avitene® kollageeni hemostaattivaahdolla. Leikkauksen jälkeen käytetään tavallisesti lumbaalidreeniä.
Jos saat liquorvuodon tehdessäsi tähystyskirurgiaa:
älä jätä sitä huomioimatta
harkitse päivystys TT-tutkimusta intrakraniaalivuodon poissulkemiseksi etenkin jos aukko on iso
pyydä neurokirurgin ja sisätautilääkärin konsultaatiota
harkitse ja evaluoi tilanne. Jatkotoimet ovat tärkeät
informoi potilasta
jos ei ole viitteitä kallonsisäisestä komplikaatiosta voit harkita sulkua heti
harkitse spinaalidreeniä
järjestä potilas puoli-istuvaan lepoon, ulostamisponnistamisen tarve saatava vähäiseksi
95 %:ssa aukon sulku onnistuu
Tuumorit ja endoskooppikirurgia
Kuvantamistutkimuksina ovat TT ja MRI. Kuvat eivät kerro mihin tuumori on kiinnittynyt ja siksi aina onkin varauduttava tarvittaessa käyttämään leikkauksessa myös ulkoista lähetymistietä. Tämä voi olla eksternietmoidektomian tie tai lateraalinen rinotomia.
Inverttipapillooman voi poistaa paloina tai yhtenä blokkina. Vaikka joutuisit uhraamaan lamina papyricean, kannatta yrittää säästää periorbita. Kyyneltiehyen voi uhrata. Pyri luomaan väljä ja avoin leikkausontelo, jonka säännöllinen seuranta on helppoa. Tavallisimmin residiivituumori tulee kahden ensimmäisen vuoden aikana. Tavallisesti seurataan kahden ensimmäisen vuoden ajan neljästi vuodessa ja sitten seuraavan neljän vuoden ajan kahdesti vuodessa.
Nenän ja onteloiden alueella esiintyy myös muita tuumoreita. Tällaisia ovat fibro-osseous lesiot, vaskulaarituumorit, malignoomat jne. Esityksessä näytettiin huikea video, jossa nenän kautta endoskooppisesti työskennellen poistettiin aivorunkoalueen chordooma. Raja intra- ja ekstrakraniaalisen nenäkirurgian välillä tuleekin ajan myötä hämärtymään. Nenä saattaa olla oikotie aivoihin. Leikkausrobotit ja interaktiivinen kuvantaminen navigaatioineen madaltavat kynnystä.
David Kennedy
Frontal Sinus Surgery 2007
Esityksessä oli paljon samaa kuin Tampereen ERS
esitelmässä 2006.
David ei pidä ethmoidektomiaa enää indisoituna kun ongelmana on otsaontelon sairaus. Silti edelleenkin kannattaa koittaa konservatiivisia hoitomuotoja. Otsaontelon sairauden tähystyskirurgia on hyvä kuitenkin tehdä melko pian jos tilanne ei tunnu rauhoittuvan. Alkuvaiheessa tehty leikkaus on helpompi sillä taudin pitkittyessä ilmaantuu leikkausta vaikeuttavaa uudisluun muodostumista.
Isoon otsaonteloon on tavallisesti helpompaa tehdä leikkaus kuin pieneen. Mukoselen marsupilisiointi on hyvä hoitokeino.
Ennen leikkausta tutkitaan TT-kuvista mihin ontelo dreneerautuu. Tätä helpottaa sivukuvan käyttö ja kuvasarjan skrollaaminen näytöllä. Neurovaskulaarinen anteriorinen etmoidaalikimppu kannattaa paikallistaa kuvista. Leikkaustilanteessa siirrytään kallonpohjaa seuraillen takaa eteenpäin ja frontaalirekessin alueella käytetään 45° optiikkaa. Siro kaareva koetin on hyvä työkalu väylää etsittäessä. Leikkausnavigaattori helpottaa hankalaa leikkausta. Frontonasaalisen duktuksen limakalvoa kannattaa säästää. Ainakaan toistaiseksi stentit eivät ole tässä toimineet mutta tulevaisuuden bioaktiivisista stenteistä saattaa olla hyötyä. Markkinoille on ilmaantunut myös ballonki, jolla otsaontelon duktusta pyritään väljentämään samaan tapaan kuin angioplastiassa verisuonta. Ballongissa on 14 atm paine. Otsaontelon suhteen ballokiplastia ei vaikuta lupaavalta, kyse on muustakin kuin putkien avoimmuudesta. Ballongin käyttöön saattaa myös liittyä myöhaisvaiheen mukoseleongelmia. Tuote-esittely kuitenkin on näyttävä!
Käytettävissä on tilanteen mukaan Draf 2,A (uncupping the egg), Draf 2B, Draf 3 (Lothrop), osteoplastia + Draf3 ja osteoplastialeikkaus obliteraatioineen.. Osteoplastialeikkaus voi tulla kyseeseen lateraalisesti sijaitsevan mukoselen tai inverttipapillooman hoidossa. Tällöin leikkaus kannattaa yhdistää Draf 3 leikkaukseen, jossa septumin yläosasta poistetaan U-muotoinen osa ja poistetaan otsaontelon väliseinämä väljästi nenään kanavoiden. Osteoplastista leikkausta, jossa otsaontelo täytetään, tarvitaan todella harvoin. Sitä voi harkita pienen ja oireilevan otsaontelon hoidossa. Koronaarioinkisio, limakalvon mikroskooppisaneeraus ja rasvatäyttö ovat suositeltavia. Aina kannattaisi valita konservatiivisin mahdollinen leikkaustekniikka.
Takaisin Korvalääkärin kotisivujen sisällysluetteloon
Kuusankoski 15.9.2007
Hannu Tapiovaara